Background
Colorectal cancer is one of the most common forms of cancer in Norway, and typically develops from colorectal polyps. For benign colorectal polyps, endoscopic removal is recommended to avoid unnecessary surgery. This study identifies the extent of surgical treatment of benign polyps in the period 1 January 2008–31 December 2021.
Material and method
We obtained statistics from the Norwegian Patient Registry on the surgical resection of benign colorectal polyps, number of colonoscopies performed and number of patients with the diagnostic code for benign polyps in the study period. Population size from Statistics Norway was used to calculate annual incidences of the procedure.
Results
The number of patients with benign polyps increased from 211 per 100 000 inhabitants to 444 per 100 000 inhabitants during the study period. The number of colonoscopies increased from 9.4 per 1000 inhabitants to 16.7 per 1000 inhabitants. The number of surgical resections of benign colorectal polyps per year increased from 4.2 per 100 000 inhabitants to 6.3 per 100 000 inhabitants. The total number of unique patients with benign polyps in the period was 215 736, of which 2.1 % underwent surgical treatment, with the figures varying from 2.0 % in 2008 to 1.6 % in 2021.
Interpretation
Our results show that surgical treatment of benign polyps is still widespread in Norway. This impacts on patient safety and health economics. We propose the establishment of multidisciplinary teams and strengthening of endoscopic competence in Norwegian health trusts.
Hovedfunn
Antallet utførte koloskopier justert for befolkningsvekst økte med 78 % fra 2008 til 2021, og antallet pasienter med benigne polypper økte fra 211 per 100 000 innbyggere til 444.
Av pasienter med benigne polypper ble 2,1 % behandlet kirurgisk, med en variasjon fra 2,0 % i 2008 til 1,6 % i 2021.
Antallet kirurgiske reseksjoner av benigne polypper økte fra 4,2 per 100 000 innbyggere i 2008 til 6,3 i 2021.
Tarmkreft er den tredje vanligste kreftformen i verden, og Norge er blant landene med høyest forekomst (1). Kolorektale polypper har potensial til å utvikle seg til tarmkreft.
Frem til 1980-tallet var standardbehandling for større kolorektale polypper kirurgisk reseksjon av det polyppbærende tarmsegmentet. Med innføring av fleksibel koloskopi, strukturert opplæring og stadig mer avansert koloskopiutstyr har imidlertid endoskopisk fjerning av benigne polypper vært anbefalt i internasjonalt anerkjente retningslinjer i flere år (2–4). Som følge av denne utviklingen regnes kirurgi derfor som overbehandling av benigne polypper (2–4).
Endoskopisk behandling er mindre ressurskrevende og har lavere risiko for komplikasjoner enn kirurgisk reseksjon (2, 5). Internasjonale studier viser en forekomst av komplikasjoner på 25 % (hvorav 14 % er alvorlige) og dødelighet på 0,7–1,4 % etter kirurgisk behandling av benigne polypper (6–8). I kontrast til dette har endoskopisk behandling av benigne polypper med størrelse over 2 cm en forekomst av komplikasjoner (perforasjoner og blødninger) på 8 % og dødelighet på 0,08 % (9).
Starten på nasjonal tarmscreening har aktualisert betydningen av høy behandlingskvalitet for kolorektale polypper. De første invitasjonene til deltakelse i det nasjonale tarmscreeningprogrammet ble sendt ut i mai 2022. Programmet rulles gradvis ut, og i løpet av 2024 vil alle 55-åringer i landet få tilbud om tarmscreening med immunkjemisk test for blod i avføring (iFOBT), som gjentas hvert annet år over en tiårsperiode. Ved positiv test får deltakerne tilbud om koloskopi. Formålet med tarmscreening er tidlig deteksjon av kreft og fjerning av benigne polypper for å forebygge utviklingen av tarmkreft.
Screening er en balanse mellom fordeler og ulemper. For at screeningprogrammet skal oppfylle sitt mål med færrest mulig ulemper og riktig ressursbruk, er det avgjørende at benigne polypper ikke overbehandles med kirurgi (2, 5). Gjennom denne studien kartlegger vi omfanget av kirurgisk behandling av benigne kolorektale polypper i tidsrommet 1.1.2008–31.12.2021.
Materiale og metode
Vi bestilte aggregert statistikk for alle pasienter som hadde gjennomgått kirurgisk kolorektal reseksjon med registrert diagnosekode for benign kolorektal polypp (ICD-10: K63.5, D12.x, K62.1), for perioden 1.1.2008–31.12.2021 fra Norsk pasientregister (NPR) via helsedata.no. Pasientene ble kategorisert per regionalt helseforetak og for landet som helhet (tabell 1). Statistikken inneholdt informasjon om antall pasienter per år for hvert inngrep, antall liggedøgn per år og gjennomsnittlig liggedøgn per pasient per år. Mediantall for liggedøgn ble ikke bestilt. For å unngå å inkludere pasienter som ble operert for kolorektal kreft i tillegg til benign polypp, inkluderte vi kun pasienter der de angitte diagnosene var hoveddiagnose.
Tabell 1
Antall og type kirurgiske inngrep med diagnosekode benign kolorektal polypp (ICD-10: K63.5, D12.x, K62.1) utført i perioden 1.1.2008–31.12.2021. Noen pasienter har mer enn én prosedyrekode, derfor er antallet utførte prosedyrer (N = 4 929) større enn det totale antallet pasienter (N = 4 566). TEM = transanal endoskopisk mikrokirurgi. TAMIS = transanal minimal invasiv kirurgi.
| Kirurgisk inngrep for benign kolorektal polypp | Antall (%) |
|---|---|
| Høyresidig hemikolektomi | 1 999 (41) |
| Sigmoideumreseksjon | 647 (13) |
| Rektumreseksjon | 568 (12) |
| Ileocøkal reseksjon | 402 (8) |
| Kolektomi | 302 (6) |
| Kirurgisk lokal ekstirpasjon (ikke TEM/TAMIS) | 291 (6) |
| Appendektomi | 267 (5) |
| Venstresidig hemikolektomi | 253 (5) |
| Rektumamputasjon | 122 (2) |
| Transversumreseksjon | 78 (2) |
| Totalt antall prosedyrer | 4 929 (100) |
Vi bestilte også aggregert statistikk fra Norsk pasientregister om antall koloskopier (JUF32 og JUF35 (UJF32 og UJF35 før 2015)) for perioden 1.1.2008–31.12.2021, uavhengig av indikasjon for prosedyren.
Vi inkluderte ikke pasienter med diagnosen carcinoma in situ (ICD-10: D01), fordi mange av disse viser seg å være maligne svulster ved histopatologisk vurdering etter fjerning. Vi inkluderte heller ikke pasienter som hadde gjennomgått transanal endoskopisk mikrokirurgi (TEM) eller transanal minimal invasiv kirurgi (TAMIS) (JGA 73 Transanal lokal ekstirpasjon i rektum og JGA 85 Transanal endoskopisk fullveggseksisjon), fordi dette er organbevarende minimalt invasive kirurgiske prosedyrer.
Statistikk for antall pasienter med diagnosekode for benign kolorektal polypp uten hensyn til behandlingstype ble ikke bestilt. For å komplettere bildet hentet vi derfor tilleggsinformasjon om antall unike pasienter diagnostisert med benign kolorektal polypp (ICD-10: K63.5, D12.x, K62.1) fra offentlig tilgjengelig pasientregisterstatistikk for studieperioden vår (10).
For å beregne forekomster av inngrep per innbygger innhentet vi innbyggertall (totalbefolkning og personer over 40 år) for hele landet og for hvert regionale helseforetak for studieperioden fra den åpne databasen til Statistisk sentralbyrå (SSB). Vi brukte innbyggertall per 1. januar for hvert av årene.
Tillatelser og etikk
Alle aggregerte statistikker er anonyme. Statistikker ble bestilt fra Norsk pasientregister og ble levert etter vedtak om tilgjengeliggjøring av anonymiserte helseopplysninger. Det var derfor ikke nødvendig å søke om forhåndsgodkjenning fra etisk komité eller personvernombud.
Statistikk og analyser
Andelen pasienter med kirurgisk fjerning av benign kolorektal polypp ble beregnet ved å dele antallet kirurgiske prosedyrer med antallet polyppdiagnoser hos unike pasienter per år i hele studieperioden.
Vi beregnet antall kirurgiske reseksjoner for benigne kolorektale polypper per 1 000 utførte koloskopier for hele landet og for hvert regionale helseforetak. I tillegg beregnet vi antall kirurgiske reseksjoner for benigne kolorektale polypper per 100 000 innbyggere over 40 år for hele landet og for hvert regionale helseforetak i hvert av årene i studieperioden. Alle analyser ble utført i Stata versjon 17.0 (StataCorp, College Station, TX, USA).
Resultater
I tiden 1.1.2008–31.12.2021 var det registrert totalt 215 736 unike pasienter med diagnosekode for benign kolorektal polypp. I perioden økte antallet unike pasienter med diagnosekode for benign polypp per år fra 211 per 100 000 innbyggere (n = 9 983) i 2008 til 444 per 100 000 innbyggere (n = 22 009) i 2021, og antallet kirurgiske reseksjoner av benign polypp per år økte fra 4,2 per 100 000 innbyggere (n = 198) i 2008 til 6,3 per 100 000 innbyggere (n = 342) i 2021. Samlet resulterte de kirurgiske inngrepene i 53 242 liggedøgn. Gjennomsnittlig antall liggedøgn per pasient etter kirurgisk fjerning av en benign polypp var 10,1 døgn for hele perioden (12,1 døgn i 2008 til 7,8 døgn i 2021).
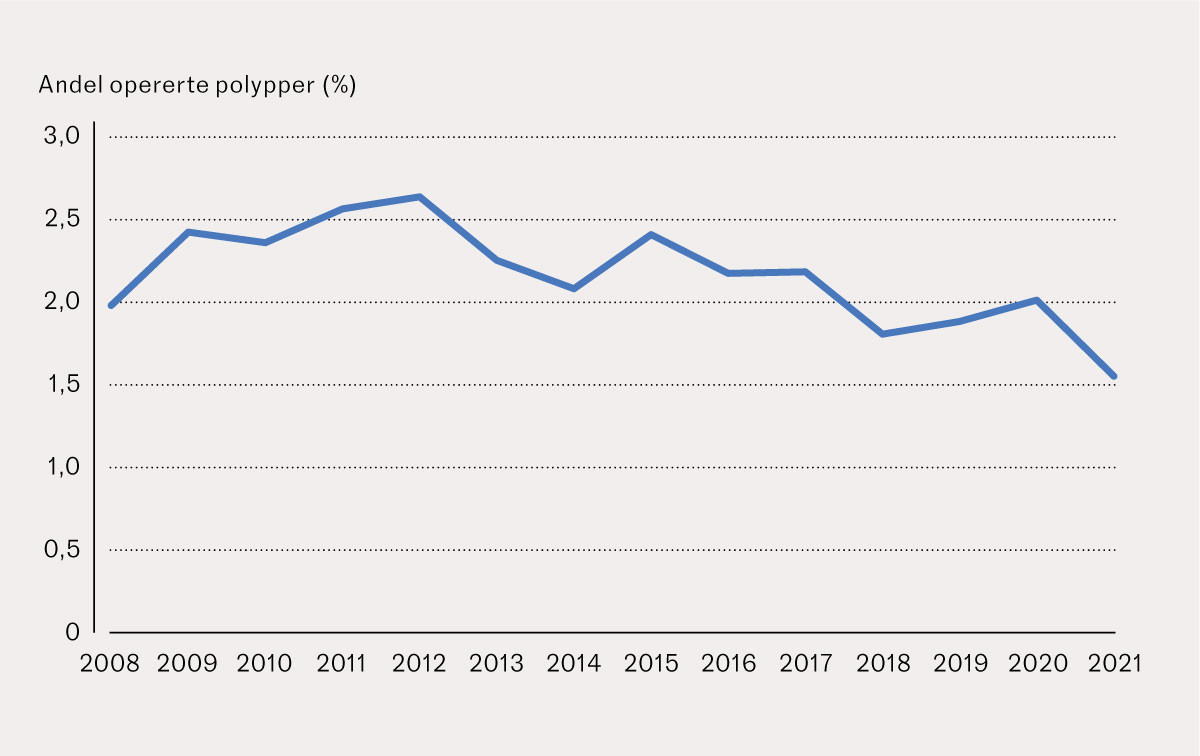
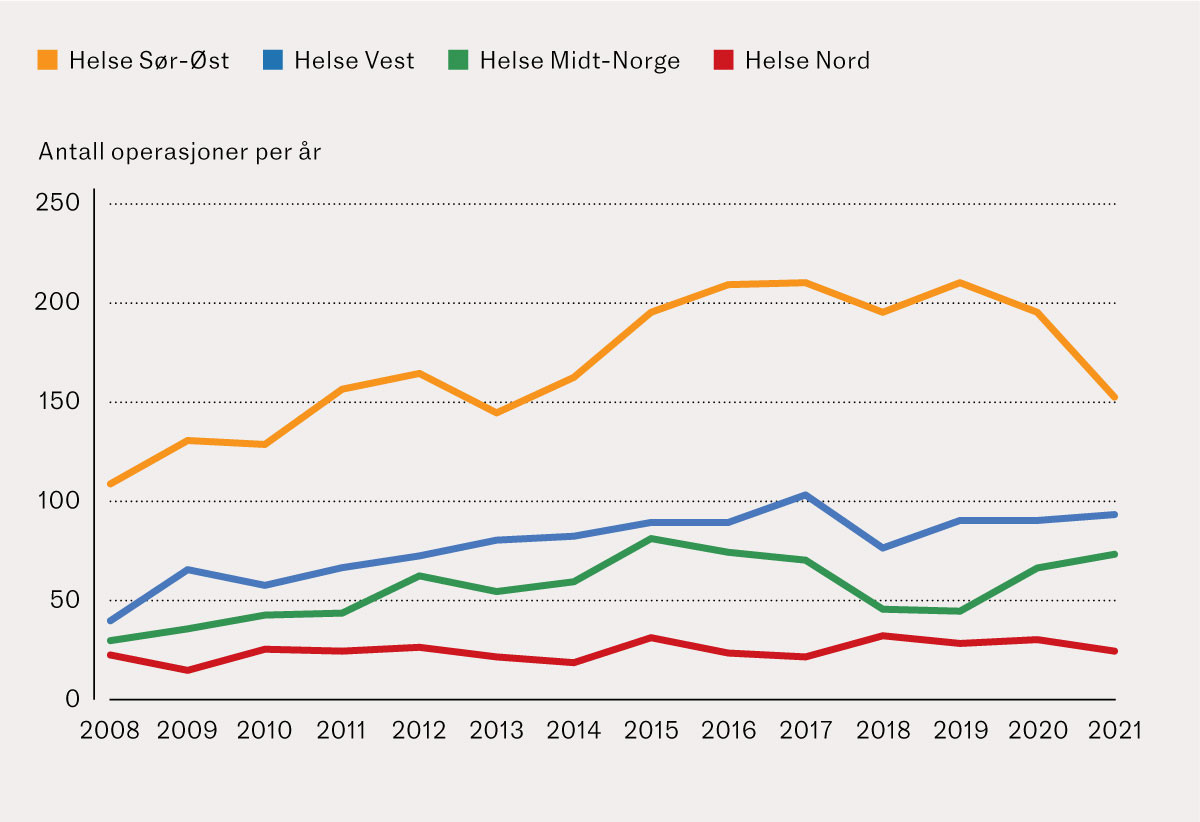
For hele perioden fikk 4 566/215 736 (2,1 %) pasienter benigne kolorektale polypper fjernet kirurgisk. Andelen av pasienter som fikk benigne kolorektale polypper kirurgisk fjernet, sank fra 2,6 % i 2011/2012 til 1,6 % i 2021 (figur 1). Det årlige antallet kirurgiske reseksjoner av benigne polypper per regionale helseforetak er presentert i figur 2. Figuren viser at antallet stiger gjennom studieperioden i alle regionale helseforetak, unntatt i Helse Nord.
Antallet koloskopier i Norge for alle indikasjoner økte fra 9,4 per 1 000 innbyggere (n = 44 326) til 16,7 per 1 000 innbyggere (n = 90 158) fra 2008 til 2021, noe som tilsvarer en befolkningsjustert økning på 78 %. Standardisert for befolkningsstørrelse har økningen i forekomsten av koloskopier vært størst i Helse Vest (99 %), men per 2021 var forekomsten relativt lik for alle regionale helseforetak (min–maks: 15,8–18,5 per 1 000 innbyggere). Antallet kirurgiske reseksjoner per 1 000 utførte koloskopier var stabilt gjennom studieperioden, der et gjennomsnitt på 4,6 av 1 000 koloskoperte pasienter ble operert for en benign polypp i studieperioden (figur 3).

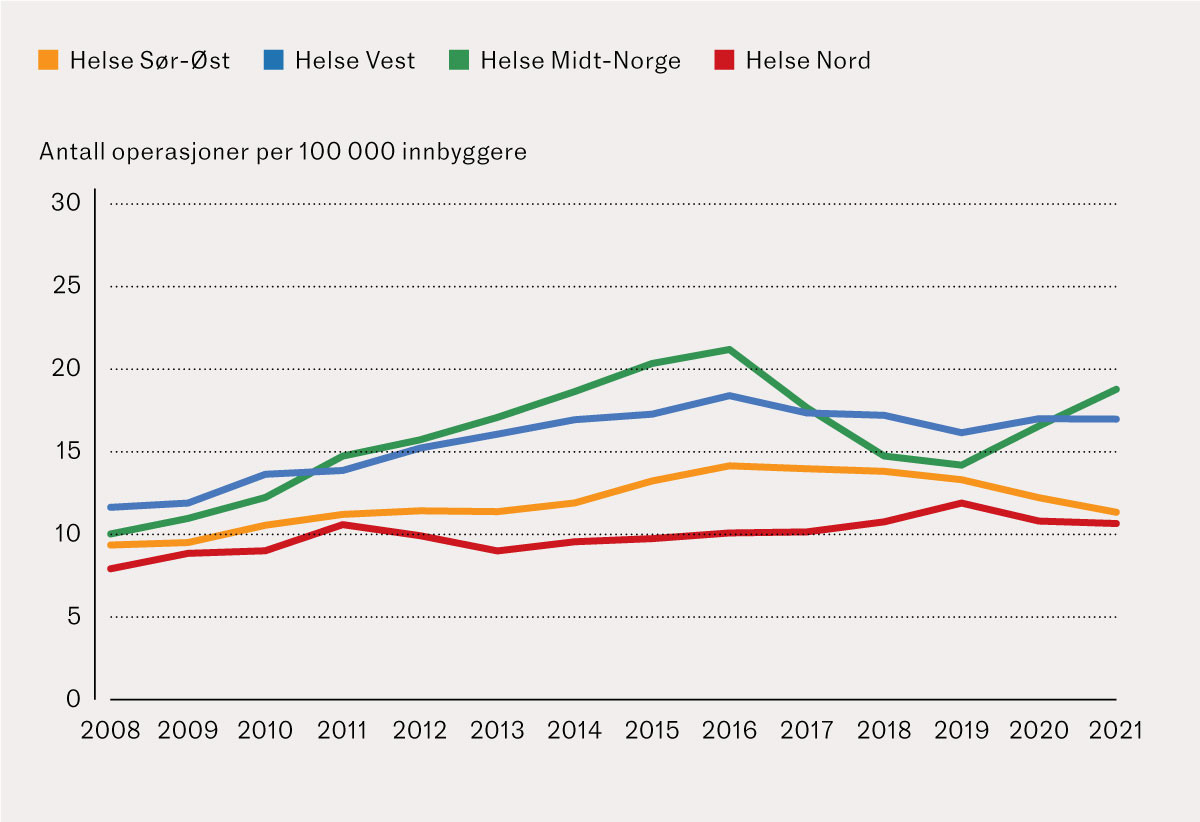
Blant innbyggere over 40 år økte variasjonen mellom de regionale helseforetakene i forekomsten av kirurgisk behandling for benigne kolorektale polypper fra 2008 (8 til 12 per 100 000 innbyggere) til 2021 (11 til 19 per 100 000 innbyggere) (figur 4). Helse Midt-Norge og Helse Vest hadde den høyeste forekomsten av kirurgi i forhold til befolkningsstørrelse gjennom hele studieperioden.
Diskusjon
Våre resultater viser at 2,1 % av pasienter med diagnostiserte benigne polypper i studieperioden ble behandlet kirurgisk. Tallene varierte fra 2,0 % i 2008 til 1,6 % i 2021. Selv en mindre prosentvis nedgang i kirurgiske inngrep blir overskygget av den samlede økningen i diagnostiserte tilfeller, som medfører at antallet kirurgiske inngrep øker. Omtrent 90 % av kolorektale polypper er små og fjernes enkelt endoskopisk (11). De gjenværende er avanserte (store polypper som det er teknisk krevende å fjerne endoskopisk) og krever større endoskopisk kompetanse. En metaanalyse av 49 studier viste at 97,3 % av avanserte polypper behandles vellykket endoskopisk (12, 13). Med disse tallene som grunnlag vil kun 0,3 % av alle benigne kolorektale polypper kreve kirurgi, gitt at adekvat endoskopisk kompetanse er tilgjengelig. Dermed kan en forekomst av kirurgi på 2,1 % anses å være for høy.
Kirurgisk reseksjon av benigne polypper gir høyere grad av komplikasjoner og dødelighet, uten at effekten av behandlingen er bedre (6–8, 14, 15). Ved endoskopisk behandling reduseres dessuten risikoen for alvorlige senkomplikasjoner som forekommer etter kirurgiske reseksjoner (16). Dersom endoskopisk behandling avdekker malign polypp med indikasjon for kirurgi, gir ikke dette prognosetap for pasienten (17).
Våre resultater støttes av studier fra USA og Nederland (18, 19). Årsaker til høy forekomst av kirurgisk behandling kan være flere. Studier viser at hovedfaktorene for kirurgisk behandling er polyppstørrelse over 20 mm, polypp i høyre kolon, høygradig dysplasi og bredbaset morfologi (15, 20). Disse studiene indikerer at det er endoskopørens kompetanse og beslutningstaking som påvirker hvor mange pasienter med benigne polypper som henvises til kirurgi. Videre viser forskning at multidisiplinære polyppmøter for å diskutere behandlingsvalg kan redusere overbehandling av benigne polypper ved å inkludere eksperter på polyppektomi (21–23). I to norske studier har man dokumentert behovet for å øke kompetansen på endoskopisk polyppbehandling i Norge (24, 25). For å bedre kompetansen har Endoskopiskolen fra 2020 startet et polyppektomikurs for endoskopører. I tillegg er det er nylig opprettet tverrfaglig polyppmøte i Helse Vest og Helse Sør-Øst (26).
For at tarmscreening effektivt skal redusere tarmkreftinsidensen og den sykdomsspesifikke dødeligheten, er det avgjørende å unngå kirurgisk overbehandling av benigne polypper (2, 5). En dansk studie antyder at fordelene ved tarmscreening kan bli nøytralisert av økt dødelighet fra kirurgiske komplikasjoner (27). Tarmscreeningprogrammet har innført krav om at det må finnes en plan for å håndtere avanserte polypper (28), men det er opp til hvert enkelt helseforetak hvordan slik kompetanse skal bygges opp og vedlikeholdes (28).
Våre resultater viser at det er høy forekomst av kirurgi for benigne polypper, og dette har økonomiske konsekvenser. Endoskopisk behandling gir færre liggedøgn i sykehus, kortere sykefravær, lavere komplikasjonsrater, lavere varig sykelighet og mindre tap av fremtidig arbeidsevne (29–31). I USA er kostnaden for kirurgisk behandling av en benign polypp beregnet til om lag 230 000 kroner per pasient (29, 31), mens den for endoskopisk behandling er 80 000 kr (29, 31).
I vår studie har gjennomsnittlig antall liggedøgn på sykehus etter kirurgi av benigne polypper blitt redusert fra over tolv døgn (2008) til under åtte døgn (2021). Sammenlignet med endoskopisk behandling, som i de fleste tilfeller utføres poliklinisk, er antallet liggedøgn likevel høyt. Gjennomsnittskostnaden ved ett liggedøgn i norske sykehus er i 2019 angitt til 18 175 kr (32). De 4 566 pasientene i vår studie hadde totalt 53 242 liggedøgn. Dette gir en kostnad for sengepostdøgn på over 970 millioner kroner (i 2019-kroner), noe som tilsvarer 69 millioner kroner per år. I vår studie ser vi også en økt koloskopiaktivitet i studieperioden (44 326 koloskopier i 2008 til 90 158 koloskopier i 2021). Med innføring av tarmscreening vil antagelig koloskopiaktiviteten, og dermed også antall diagnostiserte polypper, fortsette å øke. Dersom forekomsten av kirurgi av benigne polypper ikke reduseres, vil økt koloskopiaktivitet medføre betydelige helseøkonomiske utfordringer.
Årsaker til at pasienter blir henvist til kirurgi for benign polypp, kan være ventelister for endoskopiske undersøkelser, mangel på tilgjengelig kompetanse eller lang reisevei til et senter med nødvendig kompetanse. Manglende DRG-poeng for endoskopisk polyppektomi og dermed underfinansiering av endoskopisk behandling kan også virke inn (33).
Vi har i vår studie brukt statistikker fra Norsk pasientregister, som har tilnærmet full dekning av utførte prosedyrer i Norge. Vår datakilde representerer offentlig tilgjengelig statistikk i Norge som brukes til forskning, kvalitetsmåling og beslutninger. Det er imidlertid mulig at diagnosekoder er mer upresise enn prosedyrekoder og at polypper kan være feilkodet i våre datakilder ved at lesjoner kodet som benigne polypper har vært invasiv kreft. Om feilkoding er til stede, ser vi ingen grunn til at andelen feilkoding skulle være forskjellig i ulike helseregioner eller over tid i studieperioden.
Enkelte pasienter kan ha andre tilleggsindikasjoner for kirurgi, slik som annen kreft i tykktarm, arvelige polyposesyndromer eller inflammatorisk tarmsykdom. Dette er likevel få pasienter, og andelen vil sannsynligvis være konstant over tid. Til slutt må vi regne med at enkelte operasjoner kan være utført etter mislykket forsøk på endoskopisk behandling eller som følge av komplikasjoner ved endoskopisk behandling.
Konklusjon
Vi fant at kirurgisk reseksjon av benigne polypper er økende i Norge, til tross for at anbefalt behandling for denne pasientgruppen er endoskopisk behandling. Dette medfører flere komplikasjoner, økte kostnader og lavere effekt av tarmscreening enn det som er målsettingen. Vi foreslår systematisk kvalitetsforbedring i form av multidisiplinære polyppmøter og kompetanseheving av endoskopisk behandling ved alle helseforetak for å bedre behandling av pasienter med benigne kolorektale polypper.
Artikkelen er fagfellevurdert.
Mette Kalager er medisinsk redaktør i Tidsskriftet. Hun har ikke deltatt i den redaksjonelle behandlingen av artikkelen.
Kreftregisteret. Cancer in Norway. https://www.kreftregisteret.no/globalassets/cancer-in-norway/2021/cin_report.pdf Lest 17.6.2024.
Ferlitsch M, Moss A, Hassan C et al. Colorectal polypectomy and endoscopic mucosal resection (EMR): European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy 2017; 49: 270–97. [PubMed][CrossRef]
Kaltenbach T, Anderson JC, Burke CA et al. Endoscopic Removal of Colorectal Lesions-Recommendations by the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology 2020; 158: 1095–129. [PubMed][CrossRef]
Tanaka S, Kashida H, Saito Y et al. Japan Gastroenterological Endoscopy Society guidelines for colorectal endoscopic submucosal dissection/endoscopic mucosal resection. Dig Endosc 2020; 32: 219–39. [PubMed][CrossRef]
Pimentel-Nunes P, Libânio D, Bastiaansen BAJ et al. Endoscopic submucosal dissection for superficial gastrointestinal lesions: European Society of Gastrointestinal Endoscopy (ESGE) Guideline - Update 2022. Endoscopy 2022; 54: 591–622. [PubMed][CrossRef]
Paszat LF, Sutradhar R, Luo J et al. Morbidity and mortality after major large bowel resection of non-malignant polyp among participants in a population-based screening program. J Med Screen 2021; 28: 261–7. [PubMed][CrossRef]
Peery AF, Shaheen NJ, Cools KS et al. Morbidity and mortality after surgery for nonmalignant colorectal polyps. Gastrointest Endosc 2018; 87: 243–250.e2. [PubMed][CrossRef]
Ma C, Teriaky A, Sheh S et al. Morbidity and Mortality After Surgery for Nonmalignant Colorectal Polyps: A 10-Year Nationwide Analysis. Am J Gastroenterol 2019; 114: 1802–10. [PubMed][CrossRef]
Hassan C, Repici A, Sharma P et al. Efficacy and safety of endoscopic resection of large colorectal polyps: a systematic review and meta-analysis. Gut 2016; 65: 806–20. [PubMed][CrossRef]
Helsedirektoratet. Aktivitet i somatiske sykehus, spesialisthelsetjenesten. https://www.helsedirektoratet.no/statistikk/statistikk-fra-npr/aktivitet-somatiske-sykehus Lest 17.6.2024.
Mann R, Gajendran M, Umapathy C et al. Endoscopic Management of Complex Colorectal Polyps: Current Insights and Future Trends. Front Med (Lausanne) 2022; 8: 728704. [PubMed][CrossRef]
Russo P, Barbeiro S, Awadie H et al. Management of colorectal laterally spreading tumors: a systematic review and meta-analysis. Endosc Int Open 2019; 7: E239–59. [PubMed][CrossRef]
Swan MP, Bourke MJ, Alexander S et al. Large refractory colonic polyps: is it time to change our practice? A prospective study of the clinical and economic impact of a tertiary referral colonic mucosal resection and polypectomy service (with videos). Gastrointest Endosc 2009; 70: 1128–36. [PubMed][CrossRef]
Ahlenstiel G, Hourigan LF, Brown G et al. Actual endoscopic versus predicted surgical mortality for treatment of advanced mucosal neoplasia of the colon. Gastrointest Endosc 2014; 80: 668–76. [PubMed][CrossRef]
de Neree tot Babberich MPM, Bronzwaer MES, Andriessen JO et al. Outcomes of surgical resections for benign colon polyps: a systematic review. Endoscopy 2019; 51: 961–72. [PubMed][CrossRef]
Giglia MD, Stein SL. Overlooked Long-Term Complications of Colorectal Surgery. Clin Colon Rectal Surg 2019; 32: 204–11. [PubMed][CrossRef]
Overwater A, Kessels K, Elias SG et al. Endoscopic resection of high-risk T1 colorectal carcinoma prior to surgical resection has no adverse effect on long-term outcomes. Gut 2018; 67: 284–90. [PubMed][CrossRef]
Peery AF, Cools KS, Strassle PD et al. Increasing Rates of Surgery for Patients With Nonmalignant Colorectal Polyps in the United States. Gastroenterology 2018; 154: 1352–1360.e3. [PubMed][CrossRef]
Bronzwaer MES, Koens L, Bemelman WA et al. Volume of surgery for benign colorectal polyps in the last 11 years. Gastrointest Endosc 2018; 87: 552–561.e1. [PubMed][CrossRef]
Le Roy F, Manfredi S, Hamonic S et al. Frequency of and risk factors for the surgical resection of nonmalignant colorectal polyps: a population-based study. Endoscopy 2016; 48: 263–70. [PubMed]
Di Fabio F, Jitsumura M, Longstaff L et al. Management of Significant Polyp and Early Colorectal Cancer Is Optimized by Implementation of a Dedicated Multidisciplinary Team Meeting: Lessons Learned From the United Kingdom National Program. Dis Colon Rectum 2022; 65: 654–62. [PubMed][CrossRef]
Zwager LW, Bastiaansen BAJ, Dekker E et al. Setting up a regional expert panel for complex colorectal polyps. Gastrointest Endosc 2022; 96: 84–91.e2. [PubMed][CrossRef]
Rodrigues R, Geyl S, Albouys J et al. Effect of implementing a regional referral network on surgical referral rate of benign polyps found during a colorectal cancer screening program: A population-based study. Clin Res Hepatol Gastroenterol 2021; 45: 101488. [PubMed][CrossRef]
Pedersen IB, Bretthauer M, Kalager M et al. Incomplete endoscopic resection of colorectal polyps: a prospective quality assurance study. Endoscopy 2021; 53: 383–91. [PubMed][CrossRef]
Pedersen IB, Løberg M, Hoff G et al. Polypectomy techniques among gastroenterologists in Norway - a nationwide survey. Endosc Int Open 2018; 6: E812–20. [PubMed][CrossRef]
Chawla RS, Houf JT, Havre RF et al. Multidisiplinært team styrker samarbeidet om kolorektale polypper. Tidsskr Nor Legeforen 2024; 144. doi: 10.4045/tidsskr.23.0752. [PubMed][CrossRef]
Kronborg O, Jørgensen OD, Fenger C et al. Randomized study of biennial screening with a faecal occult blood test: results after nine screening rounds. Scand J Gastroenterol 2004; 39: 846–51. [PubMed][CrossRef]
Tarmscreeningprogrammets kvalitetsmanual. Kapittel 9. Krav til skopienheten, skopør og patolog. https://www.kreftregisteret.no/globalassets/tarmkreftscreening/dokumenter/kvalitetsmanualen/kapittel-9.-krav-til-skopienheten-skopor-og-patolog.pdf Lest 17.6.2024.
Jayanna M, Burgess NG, Singh R et al. Cost Analysis of Endoscopic Mucosal Resection vs Surgery for Large Laterally Spreading Colorectal Lesions. Clin Gastroenterol Hepatol 2016; 14: 271–8.e1, 2. [PubMed][CrossRef]
Keswani RN, Law R, Ciolino JD et al. Adverse events after surgery for nonmalignant colon polyps are common and associated with increased length of stay and costs. Gastrointest Endosc 2016; 84: 296–303.e1. [PubMed][CrossRef]
Law R, Das A, Gregory D et al. Endoscopic resection is cost-effective compared with laparoscopic resection in the management of complex colon polyps: an economic analysis. Gastrointest Endosc 2016; 83: 1248–57. [PubMed][CrossRef]
Helsedirektoratet. Produktivitetsutvikling i somatisk spesialisthelsetjeneste. https://www.helsedirektoratet.no/rapporter/is-2950-produktivitetsutvikling-i-somatisk-spesialisthelsetjeneste/IS-2950%20Produktivitetsutvikling%20i%20somatisk%20spesialisthelsetjeneste.pdf/_/attachment/inline/120a5695-9ddb-40b9-bcab-c04bd8cce841:488ba8ed09826c31b55a95f2154987f5fe9ddef8/IS-2950%20Produktivitetsutvikling%20i%20somatisk%20spesialisthelsetjeneste.pdf Lest 17.6.2024.
Helsedirektoratet. Innsatsstyrt finansiering (ISF) – regelverk. https://www.helsedirektoratet.no/tema/finansiering/innsatsstyrt-finansiering-og-drg-systemet/innsatsstyrt-finansiering-isf Lest 17.6.2024.