Pasienttilstrøyming til akuttmottak ved to norske universitetssjukehus i 2012–21
Background
The increase in patient visits to emergency departments is a global challenge. We wished to survey patient inflow and patient composition over time at two Norwegian university hospitals.
Material and method
A retrospective, descriptive study of patient contacts (patients ≥ 16 years of age) in the emergency departments of Haukeland University Hospital, Bergen, and St Olav's Hospital, Trondheim University Hospital in the period 2012–21. Data were retrieved from patient records and the patient administration system.
Result
A total of 585 780 patient contacts were included. The number of patient contacts in the emergency departments was 30 696 in 2012 and 40 396 in 2021 at Haukeland University Hospital, and 18 967 in 2012 and 28 822 in 2021 at St Olav's Hospital. The largest increase during the study period appeared to be in the age group 67–79 years, with an increase of 57 % (from 6 190 to 9 691) at Haukeland University Hospital, and 77 % (from 3 849 to 6 817) at St Olav's Hospital. The proportion of patient contacts that ended in hospitalisation was 82 % in 2012 and 74 % in 2021 at Haukeland University Hospital, and 87 % in 2012 and 61 % in 2021 at St Olav's Hospital. Of the patients that were admitted, the median age was 65 years, while the median age of those who were discharged from the emergency department was 48 years at Haukeland University Hospital and 52 years at St Olav's Hospital.
Interpretation
The study showed an increase in patient contacts in the emergency departments at Haukeland University Hospital and St Olav's Hospital over a period of ten years. The number of older adults in the population will continue to increase in the years ahead, and the need for urgent care assessments will correspondingly increase. It is important that the health services are aware of changes in patient influx and patient composition in order to ensure patient safety and the working environment of emergency departments in the future.
Hovudfunn
Talet på pasientkontaktar i akuttmottaka ved Haukeland universitetssjukehus og St. Olavs hospital auka frå 2012 til 2021.
Den prosentvise endringa i antal pasientkontaktar syntest størst for aldersgruppa 67–79 år.
Andelen som førte til innlegging, syntest å gå ned i studieperioden.
Auka pasienttilstrøyming til akuttmottak utfordrar pasienthandtering verda over (1). Overbelastning av kapasiteten kan gje utfordringar med pasientflyt og ha uheldige konsekvensar for pasientar og tilsette (1, 2). Demografi og trendar i pasienttilstrøyming er undersøkt (3–6), men det manglar oppdaterte studiar.
Effektivitet og pasienttryggleik i akuttmottak har lenge vore sentrale tema i norsk helsevesen. I 2007 avdekte eit landsomfattande tilsyn alvorlege manglar ved akuttmottak i somatisk spesialisthelseteneste (7). Over halvparten av mottaka hadde usikkerheit om fagleg forsvarleg undersøking og diagnostisering av pasientar, med høg pasienttilstrøyming og lange ventetider som risikofaktorar. Dette førte til krav om meir systematisk og målretta styring. Den første nasjonale faglege retningslinja for somatiske akuttmottak kom i 2014. Den blei revidert i 2022 (8) og poengterte behovet for kontinuerleg overvaking av aktiviteten. Folkehelseinstituttets rapport Akuttmottak – risikosone for pasientsikkerhet understreka òg viktigheita av regelmessig datainnsamling for effektiv styring og planlegging (9).
I denne studien har vi kartlagt pasientkontaktar over ti år i akuttmottaka ved St. Olavs hospital i Trondheim og Haukeland universitetssjukehus i Bergen. Målet var å gi eit oppdatert grunnlag for informerte val i planlegging av framtidas akuttenester.
Delar av data frå St. Olavs hospital i denne studien er tidlegare publisert, herunder data for pasienttilstrøyming i perioden 6. januar til 22. mars 2020 (3), og for heile studieperioden data for pasienttilstrøyming og opphaldstid i akuttmottak, samt for innlegging på sjukehus (6). Denne studien presenterer her fleire data for same periode frå St. Olavs hospital, saman med ikkje tidlegare publiserte data frå Haukeland universitetssjukehus.
Materiale og metode
Studien er ein retrospektiv observasjonsstudie av pasientkontaktar i akuttmottaket ved St. Olavs hospital og Haukeland universitetssjukehus i perioden 1. januar 2012 til 31. desember 2021.
Studiestader
St. Olavs hospital er lokalsjukehus for 327 000 personar, regionsjukehus for 730 000 og det einaste akuttmottaket i Trondheim kommune (10). Akuttmottaket handterer primært pasientar over 16 år og alle pasientar som krev teamaktivering (medisinsk mottaksteam, slagteam og traumeteam). Pasientar som vanlegvis går utanom akuttmottaket, er dei med øyre-nase-hals-, auge- og gynekologiske tilstandar, samt dei som inngår i standardiserte hurtigforløp for koronar intervensjon og lårhalsbrot.
Akuttmedisinsk handtering av pasientar i spesialisthelsetenesta i Bergensområdet er fordelt på fleire sjukehus. Haukeland universitetssjukehus er lokalsjukehus for 290 000 personar med indremedisinske problemstillingar, for 433 000 med andre problemstillingar og regionsjukehus for 1 000 000 (11). Akuttmottaket tek imot alle akutte tilstander for alle aldersgrupper, men barn med medisinske problemstillingar, gravide, kvinner med gynekologiske problemstillingar og hurtigforløp for pasientar med lårhalsbrot går ofte utanom.
Datainnsamling
Data på pasientkontaktar blei henta frå journalsystema (Akuttdatabasen, Helse-Vest IKT, versjon 1.5.5., Stavanger, og Meona, Mesalvo Freiburg, Tyskland). Journaldata blei kopla mot pasientadministrative sjukehusdata (Nimes, Logex AS, Oslo, Norway og Folkeregisteret) for informasjon om pasientforløp.
I 2017 bytta Haukeland universitetssjukehus ut Akuttdatabasen med Meona. Etter byttet var det, med unntak av antal pasientkontaktar, manglande data for 2018 (og ein kort prøveperiode i november 2015). For dødstidspunkt og kjønn mangla data også for perioden 2019–21.
Antal pasientkontaktar med manglande data blei registrert, og pasientkontaktar som mangla enkeltvariablar, blei ikkje tatt med ved utrekning av prosentandelar.
Opphaldstid blei kalkulert frå innkomst- og avreisetidspunkt i akuttmottaket. Der tida var < 5 min eller > 2 dagar blei pasientkontakten satt med manglande opphaldstid.
Mortalitetsrate etter 24 timar samt 7 og 30 dagar blei berekna basert på innkomsttidspunkt og dødstidpunkt og oppgitt per 1 000 pasientkontaktar.
Kontaktårsak og fagområde var undersøkt for 2021, og var for Haukeland universitetssjukehus basert på tilvisingsdiagnosar og for St. Olavs hospital basert på Emergency Signs and Symptoms-kodar.
I akuttmottaket ved Haukeland universitetssjukehus blei hastegrad vurdert med triagesystemet SATS Norge (12), medan RETTS (13) blei brukt ved St. Olavs hospital. Pasientkontaktar med registrering innlagt til sengepost, operasjon, observasjonseining eller intensivavdeling blei slått saman til «innlagt på sjukehus».
Pasientkontakt blei definert som pasient registrert og vurdert i akuttmottaket, slik at same pasient kan være representert med meir enn ein pasientkontakt. Pasientkontaktar for pasientar < 16 år blei ekskludert. Alderskategoriar var 16–66 år, 67–79 år og ≥ 80 år. For nokre resultat blei studieperioden delt i to femårsperiodar; 2012–16 og 2017–21.
Data blei analysert med R (R Core Team, version 4.3.0, 2023) og RStudio (RStudio Team, versjon 2023.06.0 + 421, 2023) og presentert som gjennomsnitt med standardavvik (SD) eller 95 % konfidensintervall (KI), antal (n) og prosentandel (%). For data som ikkje var normalfordelt, brukte vi median og interkvartilområde.
Etikk
Bruk av data frå St. Olavs hospital var godkjent av personvernombod (ESA-nr. 16/9114) og studien vart vurdert som ein kvalitetssikringsstudie utan framleggsplikt av Regional komité for medisinsk og helsefaglig forskningsetikk (REK midt, 2016/1813). Bruk av data frå Haukeland universitetssjukehus for år 2012–17 var godkjent av personvernombodet og av REK vest (2018/2128); for perioden 2018–21 vart det berre nytta aggregerte data utan framlegging for REK.
Resultat
Det var registrert 602 653 pasientkontaktar i dei to akuttmottaka for perioden 2012–21. 15 255 pasientkontaktar ved Haukeland universitetssjukehus og 1 618 ved St. Olavs hospital blei ekskludert på grunn av alder < 16 år, slik at studien inkluderte høvesvise 349 884 og 235 896 pasientkontaktar.
Av dei totalt 585 780 pasientkontaktane ved Haukeland universitetssjukehus og St. Olavs hospital, mangla data for alder for høvesvise 43 980 og 4 956 pasientkontaktar, kjønn for 154 492 og 4 958, opphaldstid for 65 578 og 494, hastegrad for 46 159 og 532, og behandlingsnivå for 41 721 og 96. Ved Haukeland universitetssjukehus mangla data for innkomsttidspunkt for 40 630 og dødstidspunkt for 154 485. Dei høge tala for kjønn og dødstidspunkt ved Haukeland universitetssjukehus var på grunn av manglande data etter år 2017.
Median alder var 62 år (tabell 1). Ved Haukeland universitetssjukehus var det i aldersgruppene < 80 år 46 % kvinner, medan det var 57 % kvinner for dei ≥ 80 år. Tilsvarande tall for St. Olavs hospital var høvesvis 49 % og 57 %.
Tabell 1
Alder, kjønn og opphaldstid for pasientkontaktar i akuttmottaka ved Haukeland universitetssjukehus og St. Olavs hospital i perioden 2012–21.
| Haukeland universitetssjukehus | St. Olavs hospital | |
|---|---|---|
| Alder (år), median (interkvartilområde) | 62 (41–77) | 62 (41–76) |
| Kjønn (kvinne), antal (%)1 | 93 397 (48) | 116 128 (50) |
| Opphaldstid (timer, minuttar), median | 2 t 27 min | 3 t |
1Pasientkontaktar med manglande registrering er ikkje tatt med i utrekning av andel (%)
Magesmerter (13 % og 16 %) og brystsmerter (11 % og 10 %) var dei vanlegaste kontaktårsakene ved begge akuttmottak (tabell 2), og dei fleste pasientkontaktane var medisinske (44 % og 53 %) eller kirurgiske (24 % og 25 %) (tabell 2).
Tabell 2
Kontaktårsak og fagområde for pasientkontaktar i akuttmottaka ved Haukeland universitetssjukehus og St. Olavs hospital i 2021
| Haukeland universitetssjukehus | St. Olavs hospital | ||
|---|---|---|---|
| Kontaktårsak1, antal (%)2 | |||
| Magesmerter | 5 222 (13) | 4 592 (16) | |
| Brystsmerter | 4 358 (11) | 3 008 (10) | |
| Mistanke om slag | 2 041 (5) | 2 210 (8) | |
| Tungpust | 1 713 (4) | 1 551 (5) | |
| Anna | 27 062 (67) | 14 333 (50) | |
| Fagområde1, antal (%)2 | |||
| Indremedisin og kreft | 17 964 (44) | 15 197 (53) | |
| Kirurgi | 9 679 (24) | 7 075 (25) | |
| Nevrologi | 4 399 (11) | 1 795 (6) | |
| Ortopedi | 3 093 (8) | 2 218 (8) | |
| Nevrokirurgi | 2 220 (5) | 501 (1,7) | |
| Anna3 | 2 759 (7) | 2 036 (7) | |
1Basert på Emergency Signs and Symptoms-koder (St. Olavs hospital) og innleggingsdiagnosar (Haukeland universitetssjukehus)
2Pasientkontaktar med manglande registrering er ikkje tatt med i berekningar av andel (%)
3Inkluderer hud, gynekologi, auge, øyre-nase-hals og akutt- og mottaksmedisin
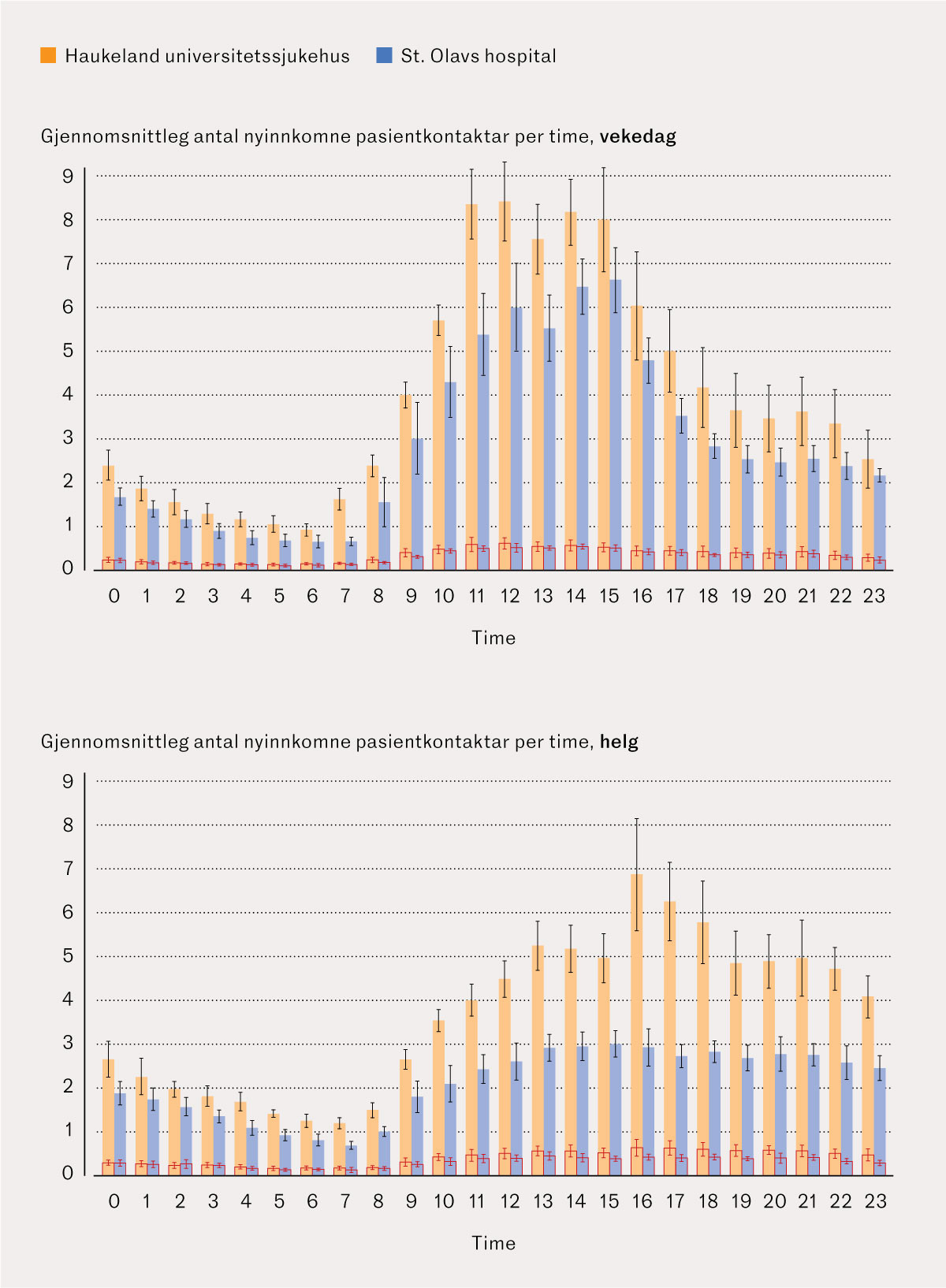
I akuttmottaket ved Haukeland universitetssjukehus var det gjennomsnittleg 3,8 (SD 2,2) nytilkomne pasientkontaktar per time, og ved St. Olavs hospital var det gjennomsnittleg 2,5 (SD 1,6) (figur 1). Det var gjennomsnittleg 0,4 (SD 0,2) nytilkomne pasientkontaktar per time med alvorlegast hastegrad ved Haukeland universitetssjukehus og 0,3 (SD 0,1) ved St. Olavs hospital.
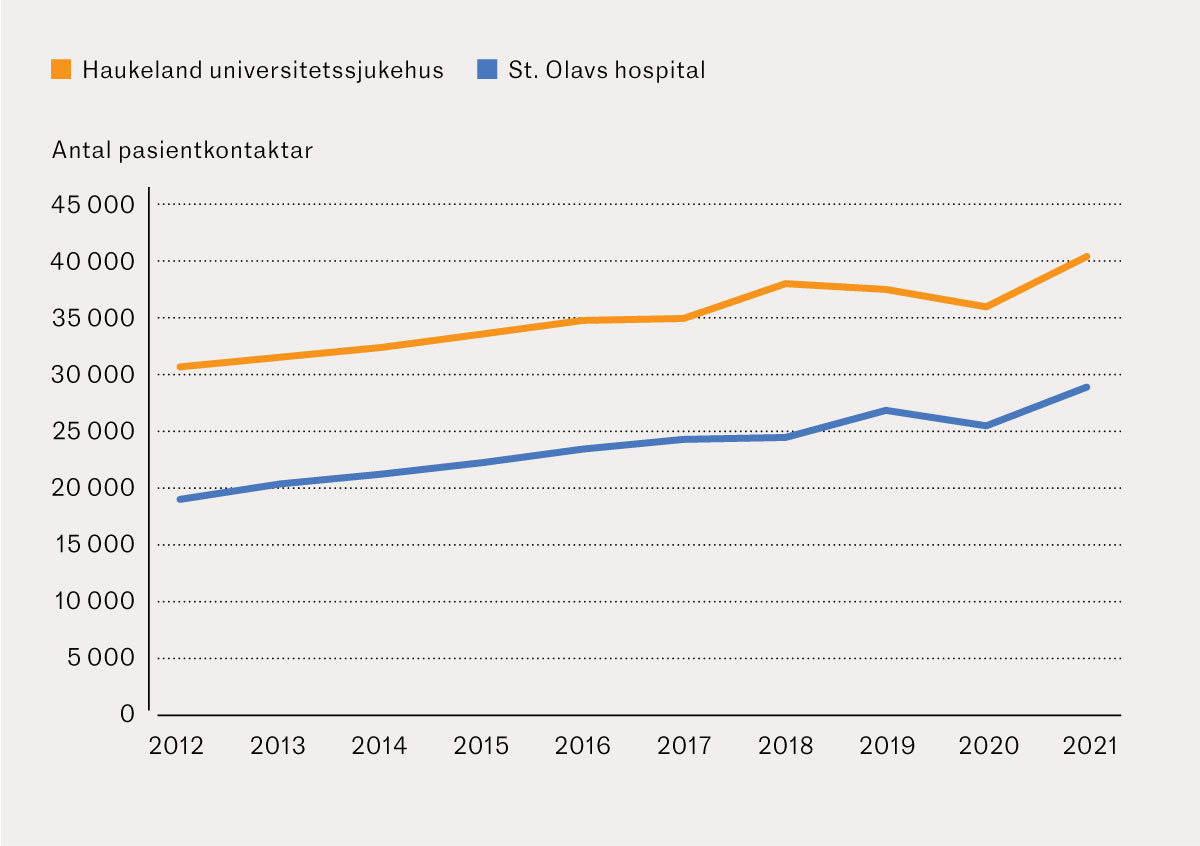
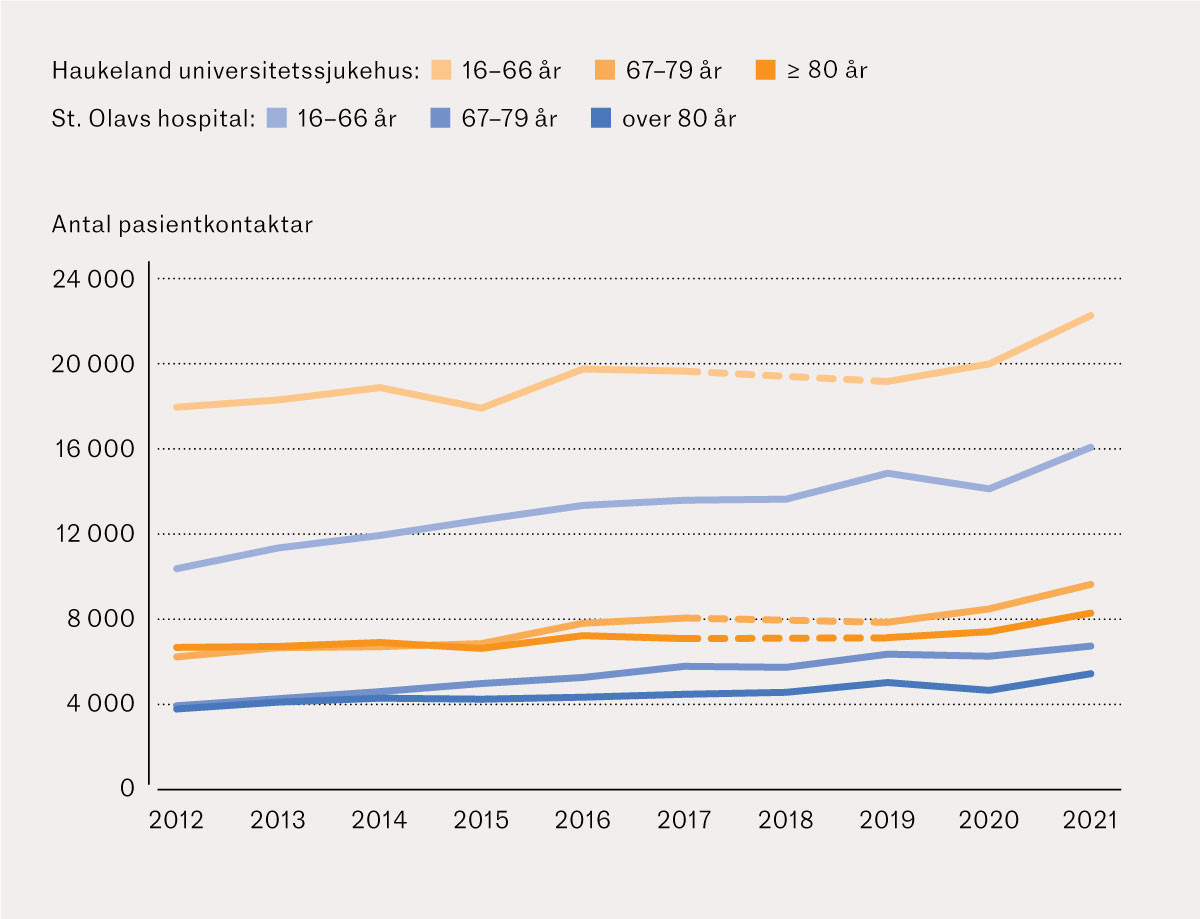
I akuttmottaket ved Haukeland universitetssjukehus var det ein median (interkvartilområde) årleg auke på 856 (362–1 350) pasientkontaktar, frå 30 696 i 2012 til 40 396 i 2021, ein samla auke på 32 %. Ved St. Olavs hospital var median auke per år 1 040 (762–1 318) pasientkontaktar, frå 18 967 i 2012 til 28 822 i 2021, ein samla auke på 52 % (figur 2). Tilsvarande samla auke fordelt på aldersgruppene 16–66 år, 67–79 år og ≥ 80 år) var høvesvis 25 % (frå 17 908 til 22 348), 57 % (frå 6 190 til 9 691) og 27 % (frå 6 598 til 8 356) ved Haukeland universitetssjukehus. Ved St. Olavs hospital var endringane i dei respektive aldersgruppene 57 % (frå 10 308 til 16 156), 77 % (frå 3 848 til 6 817) og 48 % (frå 3 726 til 5 531) (figur 3). Andel eldre (≥ 67 år) var 41 % (2012–16) og 44 % (2017–21) begge akuttmottak sett under eitt.
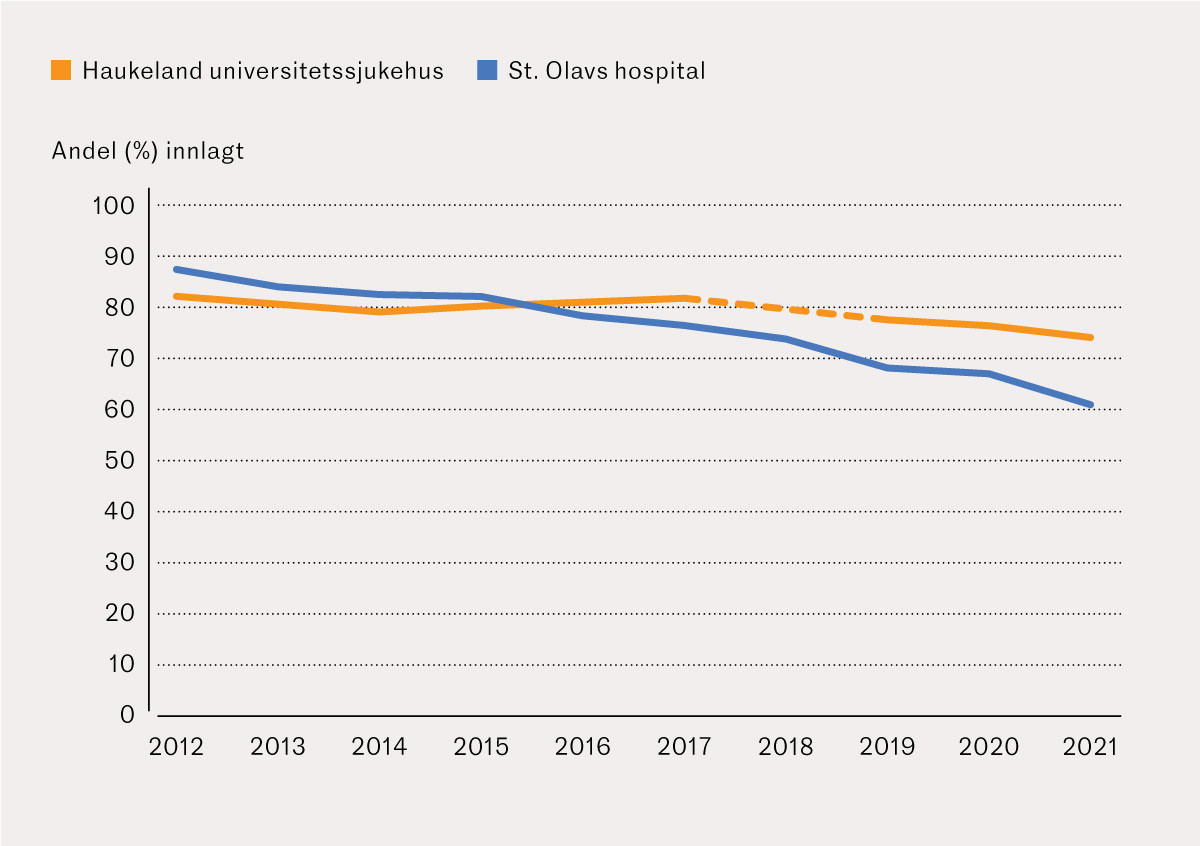
Andelen pasientkontaktar ved Haukeland universitetssjukehus som førte til innlegging, var 82 % i 2012 og 74 % i 2021, medan ved St. Olavs hospital var andelen 87 % i 2012 og 61 % i 2021 (figur 4). Median alder (interkvartilområde) for pasientkontaktar som førte til innlegging, versus dei som ble utskrivne frå akuttmottaket, var høvesvis 65 år (46–78) og 48 år (30–68) ved Haukeland universitetssjukehus og 65 år (44–78) og 52 år (33–71) ved St. Olavs hospital.
Median opphaldstid (interkvartilområde) i akuttmottak på pasientkontaktar som førte til innlegging og som blei utskrevet, var ved Haukeland universitetssjukehus høvesvise 2 t og 24 min (1 t og 34 min–3 t og 31 min) og 2 t og 53 min (1 t og 50 min–4 t og 13 min). Ved St. Olavs hospital var opphaldstid høvesvis 2 t og 33 min (1 t og 41 min–3 t og 47 min) og 3 t og 12 min (2 t og 4 min–4 t og 45 min).
I akuttmottak var det kvart år 0–1 dødsfall ved Haukeland universitetssjukehus (2012–17) og 0–3 ved St. Olavs hospital. Mortalitet per 1 000 pasientkontaktar i akuttmottaket ved Haukeland universitetssjukehus (2012–17) var 3 etter 24 timar, 6 etter 7 dagar og 11 etter 30 dagar. Tilsvarande tal for St. Olavs hospital var 5, 8 og 18.
Diskusjon
I denne retrospektive gjennomgangen av pasienttilstrøyming til akuttmottaka ved to norske universitetssjukehus, tyder tala på ei betydeleg auke i perioden 2012–21; 32 % ved Haukeland universitetssjukehus og 52 % ved St. Olavs hospital. Aukinga syntest å vere jamn sett vekk frå ein forbigåande liten nedgang i 2020 som truleg kan tilskrivast koronapandemien. Det var ingen openberr forskjell i fordeling av alder, kjønn, kontaktårsak og mortalitet ved dei to akuttmottaka.
Dei vanlegaste kontaktårsakene magesmerter, brystsmerter, tungpust og mistanke om hjerneslag utgjorde samla omtrent ein tredjedel av pasientkontaktane ved dei to akuttmottaka. Medisinske pasientar utgjorde omtrent halvparten, der ein noko mindre andel medisinske pasientar ved Haukeland universitetssjukehus, 44 % mot 53 %, kan forklarast av eit større lokalsjukehusområde for kirurgiske enn indremedisinske problemstillingar og at Bergen har medisinske avdelingar også ved Haraldsplass diakonale sykehus. I tillegg blei pasientar med slagsymptom registrert med fagområde nevrologi ved Haukeland universitetssjukehus og med indremedisin ved St. Olavs hospital.
På kvardagar var det ein tydeleg topp av pasienttilstrøyming rundt lunsjtid, medan pasientar med alvorlegast hastegrad syntest å kome jamnare fordelt gjennom døgnet. At det var fleire pasientkontaktar på dagtid utan ein tilsvarande auking i kontaktar med alvorleg hastegrad, var forventa sidan mindre akutte tilstandar sjeldnare oppsøker lege på kveld og natt, og primærhelsetenesta viser pasientar primært på dagtid (14). Opphoping av pasientar på ettermiddag og kveld kan vere ei utfordring for drifta av akuttmottaka, men kan potensielt reduserast ved at pasientar med tilstander som kan vente, tilsjåast påfølgande formiddag.
Befolkningsveksten i 2012–21 i Bergen kommune (8 %) og Trondheim kommune (14 %) var dermed lågare enn auken i pasienttilstrøyming (15), som kan tyde på at aukinga ikkje kan forklarast av befolkningsvekst åleine. Aldersgruppa med størst auking syntest å vere 67–79 år, med heile 57 % fleire ved Haukeland universitetssjukehus og 77 % ved St. Olavs hospital. Vi fann at andelen eldre (≥ 67 år) var 41 % i første del av studieperioden og 44 % i siste. Ein tidlegare studie frå St. Olavs hospital har rapportert tilsvarande auking i pasienttilstrøyming til akuttmottaket i 1992–2011 (4), og globale studiar viser ein liknande trend (2).
Ein avtakande trend for andelen pasientkontaktar som fører til innlegging på sjukehus, er vist tidlegare ved St. Olavs hospital (4, 6) og kan ha samanheng med innføringa av spesialistar i akutt- og mottaksmedisin som i større grad vil kunne «ferdighandtere» pasientar i akuttmottaket (6). Sjukehusa har noko ulik organisering, herunder med tilrettelegging for poliklinisk handtering ved St. Olavs hospital, som til dels kan forklare at nedgangen syntest å vere meir markant her, og opphaldstida var truleg også noko høgare ved St. Olavs hospital enn ved Haukeland universitetssjukehus.
Med ein forventa betydeleg auke i antal innbyggjarar (16), spesielt i dei eldre aldersgruppene, er det rimeleg å forvente at aukinga av pasienttilstrøyming til akuttmottaka vil halde fram. At eldre oftare leggast inn i sjukehus, inneberer at akuttmottak i tillegg til å forberede seg på auka pasienttilstrøyming, vil få ein pasientsamansetning som vil krevje ei anna handtering. I 2023 stadfesta Helsepersonellkommisjonen at spesialisthelsetenesta vil få lågare eller ingen personalvekst til fordel mot kommunale tenester (17). Det betyr at akuttmottaka kan risikere å møte ein vidare auking utan tilførsel av personell. For å rigge akuttmottaka for denne framtidige utfordringa trengs god fagleg kompetanse og avgjerdsstøtte. I Helsedirektoratet sine retningslinjer for somatiske akuttmottak (8) er det anbefalt å ha leger som er spesialistar i akutt- og mottaksmedisin i akuttmottaka. Vi vil òg argumentere for at tett samarbeid med primærhelsetenesta er avgjerande for hensiktsmessige pasientforløp. Samhandlinga bør styrkast med felles retningslinjer i primær- og spesialisthelsetenesta for når og korleis pasientar skal visast til høvesvise akuttmottak og sjukehus, kommunale «øyeblikkelig hjelp»-senger, poliklinisk time hos spesialist eller anna helsetenestetilbod. Det kan bidra til at pasientar med mindre alvorlege tilstandar får nødvendig hjelp utan sjukehusinnlegging, samstundes som det sikrar at dei som treng akutt sjukehusbehandling, får det raskare.
Ein styrke med vår studie var at den inkluderte data frå to ulike akuttmottak, men datatilgang og registreringspraksis varierte, og bytte av datasystem ved Haukeland universitetssjukehus i studieperioden kan ha påverka datakvaliteten. I framtidige studiar vil det vere ein fordel om ein kan skilje mellom pasientkontaktar og unike pasientar.
Denne studien viste endringar i pasienttilstrøyming og -samansetning til akuttmottaka ved Haukeland universitetssjukehus og St. Olavs hospital over ein tiårsperiode. Det kan sjå ut som at det er aldersgruppa 67–79 år som har hatt den høgaste prosentvise aukinga i antal pasientkontaktar per år. Andelen av pasientkontaktane som førte til innlegging, syntest å vere minkande. Funna i studien er av betydning for planlegging av framtidas akuttenester.
Artikkelen er fagfellevurdert.
Morley C, Unwin M, Peterson GM et al. Emergency department crowding: A systematic review of causes, consequences and solutions. PLoS One 2018; 13: e0203316. [PubMed][CrossRef]
Javidan AP, Hansen K, Higginson I et al. The International Federation for Emergency Medicine report on emergency department crowding and access block: A brief summary. CJEM 2021; 23: 26–8. [PubMed][CrossRef]
Bjørnsen LPB-W, Næss-Pleym LE, Dale J et al. Pasienttilstrømming i et akuttmottak i påvente av covid-19-pandemien. Tidsskr Nor Legeforen 2020; 140. doi: 10.4045/tidsskr.20.0277. [PubMed][CrossRef]
Bjørnsen LP, Uleberg O, Dale J. Patient visits to the emergency department at a Norwegian university hospital: variations in patient gender and age, timing of visits, and patient acuity. Emerg Med J 2013; 30: 462–6. [PubMed][CrossRef]
Langlo NMF, Orvik AB, Dale J et al. The acute sick and injured patients: an overview of the emergency department patient population at a Norwegian University Hospital Emergency Department. Eur J Emerg Med 2014; 21: 175–80. [PubMed][CrossRef]
Bjørnsen LP, Næss-Pleym LE, Skaar T et al. Trender i pasientlogistikk i akuttmottakene ved et norsk universitetssykehus etter innføring av akuttleger. Dansk Tidsskrift for Akutmedicin 2023; 6: 3–8. [CrossRef]
Helsetilsynet. Rapport fra Helsetilsynet 2/2008. "MENS VI VENTER …" – forsvarlig pasientbehandling i akuttmottakene? https://www.helsetilsynet.no/historisk-arkiv/rapport-fra-helsetilsynet/2008/forsvarlig-pasientbehandling-oppsummering-landsomfattende-2007-akuttmottak-somatisk-spesialisthelsetjeneste/ Lest 14.1.2024.
Helsedirektoratet. Nasjonal faglig retningslinje. Somatiske akuttmottak. https://www.helsedirektoratet.no/retningslinjer/somatiske-akuttmottak Lest 14.1.2024.
Krogstad U, Lindahl AK, Saastad E et al. Akuttmottak – risikosone for pasientsikkerhet. https://www.fhi.no/globalassets/dokumenterfiler/notater/2015/akuttmottak_risikosone_for_pasientsikkerhet.pdf Lest 14.1.2024.
St. Olav’s Hospital. http://www.stolav.no Lest 28.8.2023.
Helse-Bergen - Haukeland universitetssjukehus. https://www.helse-bergen.no/om-oss/#opptaksomrade-kommunar-og-innbyggjartal Lest 28.8.2023.
Cheema B, Twomey M. The South Africa Triage Scale (SATS), Training Manual 2012. https://emssa.org.za/wp-content/uploads/2011/04/SATS-Manual-A5-LR-spreads.pdf Lest 6.3.2024.
Widgren BR, Jourak M. Medical Emergency Triage and Treatment System (METTS): a new protocol in primary triage and secondary priority decision in emergency medicine. J Emerg Med 2011; 40: 623–8. [PubMed][CrossRef]
Blinkenberg J, Pahlavanyali S, Hetlevik Ø et al. General practitioners' and out-of-hours doctors' role as gatekeeper in emergency admissions to somatic hospitals in Norway: registry-based observational study. BMC Health Serv Res 2019; 19: 568. [PubMed][CrossRef]
Statistisk Sentralbyrå. 07459: Alders- og kjønnsfordeling i kommuner, fylker og hele landets befolkning (K) 1986 - 2023. https://www.ssb.no/statbank/table/07459/ Lest 28.8.2023.
Statistisk Sentralbyrå. 13599: Framskrevet folkemengde 1. januar, etter kjønn, alder, innvandringskategori og landbakgrunn, i 15 alternativer 2022 - 2100. 2022. https://www.ssb.no/statbank/table/13599 Lest 28.8.2023.
Helse- og omsorgsdepartementet. NOU 2023: 4. Tid for handling — Personellet i en bærekraftig helse- og omsorgstjeneste. https://www.regjeringen.no/no/dokumenter/nou-2023-4/id2961552/?ch=1 Lest 14.1.2024.
I artikkelen skriver Nummedal og medarbeidere: "I 2023 stadfesta Helsepersonellkommisjonen at spesialisthelsetenesta vil få lågare eller ingen personalvekst til fordel mot kommunale tenester."
Jeg vil minne om at det er laget en motmelding til Helsepersonellkommisjonen som i stor grad tilbakeviser at antallet helsepersonell ikke kan øke (1). Dette er et spørsmål som det også må være opp til hele den norske befolkningen å avgjøre, all den tid det handler om hva og hvor mye vi ønsker at velferdsstaten vår skal håndtere. Dersom sykehusene med sine akuttmottak bemannes for skrint med påfølgende lavere kvalitet, vil dette høyst sannsynlig gjøre sykehusene til mindre attraktive arbeidsplasser og økt grobunn for private tjenester. Vi risikerer at private tilbydere støvsuger Norge for helsepersonell og tilbyr tjenester til alle som kan betale. Dette reduserer ikke antallet helsepersonell, bare flytter de fra offentlige til private helsetjenester.
I motmeldingen som ligger på Oslo legeforenings nettside finner du mer informasjon (1). Jeg håper leserne og artikkelforfatterne tar seg tid til å sjekke denne kilden!
1. https://www.legeforeningen.no/contentassets/276d3938493d4d25bdfc0da4639afd67/motmelding_helsepersonellkommisjonen_skjerm_230811.pdf