Hovedfunn
Vi identifiserte 1 383 overdosedødsfall i perioden 2016–21, hvorav 251 (18,1 %) var selvmord.
Opioider var den hyppigst forekommende substansgruppen blant avdøde etter overdoseselvmord (235/251, 94 %).
De hyppigst påviste enkeltsubstansene var zopiklon (70; 28 %), kodein (67; 27 %), diazepam (64; 26 %), oksykodon (63; 25 %) og tramadol (60; 24 %).
Blandingsforgiftning var tilfellet i 240/251 (96 %) av selvmordene.
Overdoser av rusmidler og vanedannende legemidler er et alvorlig samfunnsproblem, med flere hundre årlige dødsfall i Norge. De siste ti årene har selvmord utgjort 11–20 % av disse dødsfallene (1). Antallet overdosedødsfall har økt siden 2013, med en rate på 4,7–7,1 per 100 000 innbyggere i 2023 (2). Antallet overdoseselvmord per år varierer noe, men trenden i denne tidsperioden er hverken ned- eller oppadgående. Tre ganger så mange menn som kvinner dør av overdose, men når det gjelder selvmord ved overdose, er det flere kvinner enn menn som dør (1). Overdoseselvmord står for omtrent 40 % av alle typer forgiftningsselvmord i Norge. Overdose er en type forgiftning som omfatter bruk av narkotiske substanser, inkludert både legemidler (for eksempel opioider som kodein, oksykodon og tramadol) og illegale substanser. Begrepene narkotikadødsfall og narkotikautløst dødsfall brukes i litteraturen med samme betydning som overdosedødsfall. Forgiftningsdødsfall med for eksempel etanol og legemidler som paracetamol, antidepressiver eller antipsykotika er ikke inkludert i definisjonen, heller ikke i nasjonal overdosestatistikk (2).
Type hovedagens varierer over tid og mellom fatale og ikke-fatale overdoser. Etanol forekommer hyppig både ved generelle forgiftningsinnleggelser og forgiftningsdødsfall (2, 3). Ved ikke-dødelige forgiftninger er paracetamol, GHB (gammahydroksybutyrat) og z-hypnotika/benzodiazepiner hyppigst påvist, mens opioider er den mest brukte substansgruppen ved overdosedødsfall (3–5).
I Norge foretas det rettsmedisinsk obduksjon ved unaturlige dødsfall, ved mistanke om straffbar handling, når dødsårsaken er usikker og kan skyldes selvmord eller ulykke eller når dødsfallet inntraff plutselig og uventet ifølge påtaleinstruksen (1986, § 13 - 1, 13 - 2) (6). Dødsmåte og dødsårsak (underliggende dødsårsak) blir bestemt av patolog i forbindelse med obduksjonen på bakgrunn av toksikologiske analyser, opplysninger fra politi, vitner og pårørende samt omstendigheter på åstedet. Obduksjonsrapport og dødsmelding sendes til Dødsårsaksregisteret (DÅR).
I Norge klassifiseres selvmord etter strenge kriterier. Dette innebærer at selvmordsbrev, kjent selvmordsrisiko eller fysiske bevis på åstedet legges til grunn ved fastsettelse av dødsmåte. Hos Dødsårsaksregisteret blir dødsmåte og dødsårsak kodet etter International Classification of Diseases versjon 10 (ICD-10) sin internasjonale sykdomsklassifisering. Som underliggende dødsårsak brukes i Norge Den europeiske unions narkotikabyrå (EUDA) sin definisjon på overdosedødsfall: intensjonelle overdoser (selvmord) (X61, X62), overdoser med uavklart hensikt (Y11, Y12), ulykkesforgiftninger (X41, X42) eller dødsfall hvor psykiske lidelser og adferdsforstyrrelser skyldes rusmiddelbruk (F11 - 19). Sammen med denne brukes en kode for den substansen eller substansgruppen som ble vurdert som hovedagens (T40.0–T40.9, T43.6). Kun opium, heroin, metadon, kokain, LSD (lysergsyredietylamid) og cannabis har en egen dødsårsakskode. Alle øvrige substanser er inndelt i grupper med kjemisk eller farmakologisk liknende substanser, og kan således ikke identifiseres ved bruk av Dødsårsaksregisteret.
Få tiltak har blitt iverksatt for å forebygge overdoseselvmord. For å kunne utvikle forebyggende tiltak er det viktig å undersøke karakteristika ved denne typen dødsfall. Formålet med denne studien var å beskrive overdoseselvmord med henblikk på hvilke legemidler og rusmidler som ble brukt kort tid før dødstidspunktet. I studien kombineres rettstoksikologiske analysefunn fra obduksjonstidspunktet med offisiell dødsårsak fra Dødsårsaksregisteret, og vi kan derfor beskrive funn av enkeltstoffer i større detalj enn man kan i en rent registerbasert studie.
Dersom det er akutt selvmordsfare, ring 113. Ring legevakt på tlf. 116117 for øyeblikkelig hjelp. Nasjonalt senter for selvmordsforskning og -forebygging har en nettside der du finner en oversikt, tilpasset dine behov, over hvor du kan ringe hvis situasjonen er mindre akutt: Nssfinfo.no. På din kommunes nettsider kan du se hvilke andre lavterskeltilbud som er tilgjengelige der du bor.
Materiale og metode
Overdosedødsfall anses som unaturlige dødsfall, og over 90 % av alle overdosedødsfall går til rettslig obduksjon i Norge (3). Rettslig obduksjon utføres i alle helseregioner, og ca. 90 % av alle de biologiske prøvene gjennomgår rettstoksikologisk analyse ved Avdeling for rettsmedisinske fag på Oslo universitetssykehus. Standard analyserepertoar består av screening for de vanligst forekommende rus- og legemidlene samt utvidet substanssøk av ca. 800 ulike substanser. I visse tilfeller er det gjort ytterligere søk for flere tusen ulike substanser mot et referansebibliotek.
Rettstoksikologiske data fra Avdeling for rettsmedisinske fag sitt laboratoriejournalsystem ble koblet med Dødsårsaksregisteret for å inkludere avdøde med overdoseselvmord (X60, X61) i perioden 1.1.2016–31.12.2021. I omtrent 10 % av obduksjonene utføres toksikologiske analyser ved St. Olavs hospital, disse er ikke inkludert i studien.
Kategorisering av opioid- og etanolinntak
Kodein metaboliseres til morfin i leveren. En morfinkonsentrasjon lavere enn 10 % av den samtidige kodeinkonsentrasjonen ble i vår studie ikke kategorisert som «morfininntak», men som «kodeininntak». Kodein finnes naturlig i opium og kan derfor påvises i lave blodkonsentrasjoner etter heroininntak. Inntatt kodein ble derfor kun inkludert ved konsentrasjoner > 1 µmol/L. Ved funn av morfin uten samtidig påvisning av heroin eller dets hovedmetabolitt 6-monoacetylmorfin (6-MAM), kan ikke heroininntak utelukkes på grunn av den svært raske metabolismen fra 6-monoacetylmorfin til morfin. Funn av 6-monoacetylmorfin, eller en morfin/kodein-ratio > 1, ble kategorisert som «heroininntak» (7). Heroin er et illegalt opioid, og ved oppgitt forekomst av «opioider» og «illegale rusmidler» vil derfor heroin inngå i begge grupper.
Etanol dannes i kroppen postmortalt. For å påvise et faktisk inntak før døden ble metabolittene etylglukuronid og/eller etylsulfat brukt (8).
Analyser
Data er oppgitt som gjennomsnittsverdier ± standardavvik for normalfordelte data, ellers som median (interkvartilbredde) for ikke-normalfordelte data.
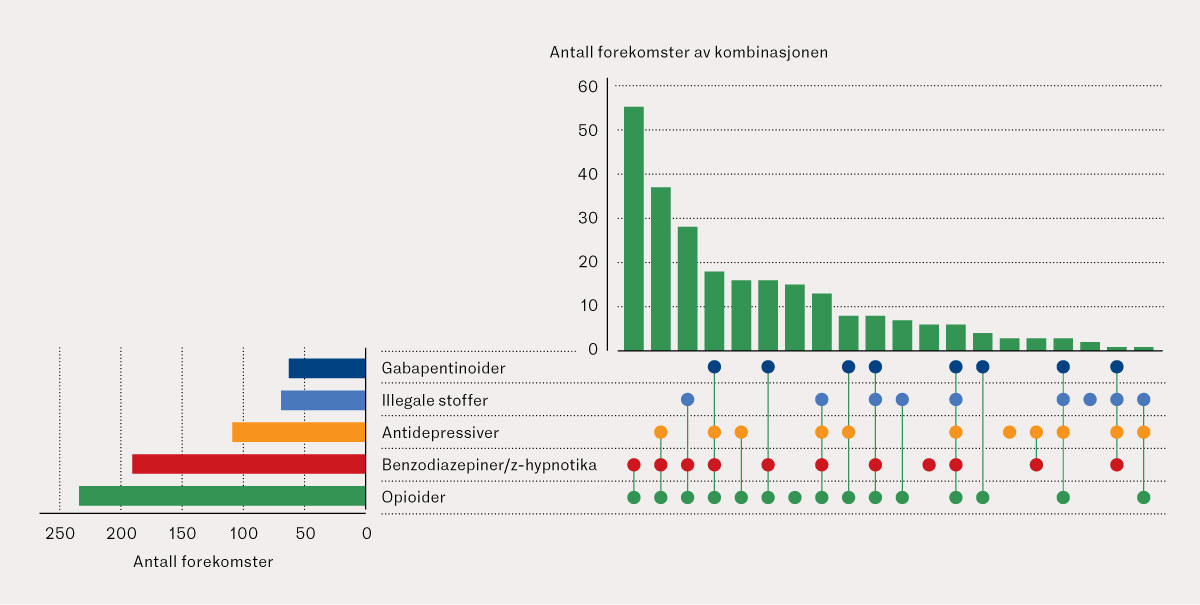
Vi laget et UpSet-plott ved hjelp av RStudio (versjon 4.3.0). I UpSet-plottet ble de vanligste påviste legemiddelgruppene visualisert i ulike kombinasjoner med antall observerte tilfeller.
Etikk
Det foreligger tillatelser fra Riksadvokaten (Ra 11 - 40 ABG/abs 639.2), Regional etisk komité (2017/84/REK sør-øst C, 2017/2475/REK sør-øst C) og Datatilsynet (11/00076 - 3/bso). Alle saker er avidentifisert.
Resultater
Totalt var det 1 383 overdosedødsfall i datamaterialet. 251/1 383 (18,1 %) var klassifisert som selvmord og ble inkludert i studien. Av disse var 135/251 (54 %) kvinner. Gjennomsnittsalderen var 51 ± 16 år (menn: 48 ±16 år; kvinner: 53 ±15 år).
Tabell 1 viser de hyppigst påviste rus- og legemidlene. Opioider ble påvist i 235/251 (94 %) av tilfellene, med kodein som det vanligste opioidet (67/251; 27 %). Enkeltsubstansene zopiklon (70/251; 28 %), diazepam (64/251; 26 %), oksykodon (63/251; 25 %) og tramadol (60/251; 24 %) ble oftest påvist. Illegale substanser ble påvist hos 69/251 (28 %) og alkohol hos 43/251 (17 %). Menn hadde oftere brukt alkohol, heroin, cannabis og metadon enn kvinner, mens kvinner oftere hadde brukt kodein, antidepressiver og antipsykotika enn menn (tabell 1).
Tabell 1
Forekomst av de vanligst forekommende legemiddelgruppene og enkeltsubstansene hos 251 personer som døde av overdoseselvmord. Substansene ble påvist i rettstoksikologiske prøver analysert ved Oslo universitetssykehus i tidsrommet 1.1.2016–31.12.2021. Flere substanser kunne være påvist samtidig.
| Substans | Totalt antall (%) | Kvinner, n (%) | Menn, n (%) | |
|---|---|---|---|---|
| Totalt | 251 (100) | 135 (54) | 116 (46) | |
| Opioider1 | 235 (94) | 123 (94) | 112 (97) | |
| Morfin2 | 43 (17) | 29 (21) | 14 (12) | |
| Kodein | 67 (27) | 44 (33) | 23 (20) | |
| Oksykodon | 63 (25) | 35 (26) | 28 (24) | |
| Tramadol | 60 (24) | 34 (25) | 26 (22) | |
| Metadon | 22 (8,8) | 5 (3,7) | 17 (15) | |
| Buprenorfin | 21 (8,4) | 10 (7,4) | 11 (9,5) | |
| Benzodiazepiner | 153 (61) | 79 (59) | 74 (64) | |
| Diazepam | 64 (26) | 33 (24) | 31 (27) | |
| Nitrazepam | 45 (18) | 27 (20) | 18 (16) | |
| Oksazepam | 43 (17) | 26 (19) | 17 (15) | |
| Klonazepam | 43 (17) | 23 (17) | 20 (17) | |
| Z-hypnotika | 83 (33) | 50 (37) | 33 (28) | |
| Zopiklon | 70 (28) | 42 (31) | 28 (24) | |
| Antidepressiver | 109 (43) | 73 (54) | 36 (31) | |
| Citalapram | 37 (27) | 27 (20) | 10 (8,6) | |
| Antipsykotika | 48 (19) | 32 (24) | 16 (14) | |
| Kvetiapin | 29 (12) | 19 (14) | 10 (8,6) | |
| Gabapentinoider | 64 (26) | 39 (29) | 25 (22) | |
| Pregabalin | 44 (18) | 27 (20) | 17 (15) | |
| Etanol | 43 (17) | 19 (14) | 24 (21) | |
| Illegale rusmidler | 69 (28) | 25 (19) | 44 (38) | |
| (Met)amfetamin | 20 (8,0) | 8 (5,9) | 12 (10) | |
| Cannabis | 28 (11) | 9 (6,7) | 19 (16) | |
| Heroin3 | 25 (10) | 7 (5,2) | 19 (16) | |
1Viser total forekomst av alle påviste opioider, også forekomst av heroin, som i tillegg er et illegalt rusmiddel.
2Ved funn av morfin uten samtidig påvisning av heroin eller metabolitten 6-monoacetylmorfin kan ikke heroininntak utelukkes på grunn av den svært raske metabolismen fra 6-monoacetylmorfin til morfin.
3Heroin ble vurdert som inntatt ved funn av 6-monoacetylmorfin eller en morfin/kodein-ratio > 1.
Funn av opioider var relativt stabilt i studieperioden, og forekomsten av tramadol, oksykodon og kodein stod for hovedandelen av funnene (figur 1a). Funn av de enkelte opioidene varierte lite fra år til år, med unntak av tramadol, som utviste en økende trend. Heroin samt opioidene metadon og buprenorfin (som blant annet brukes i legemiddelassistert rehabilitering), ble sjeldnere påvist enn andre opioider. Forekomsten av benzodiazepiner falt fra 72 % til 61 % i perioden (figur 1b), ledsaget av en økning av z-hypnotika fra 23 % til 36 %. Nedgangen av benzodiazepiner omfattet en fallende trend for klonazepam.

Kombinasjonsinntak av substanser var påvist i 240/251 (96 %) tilfeller. Median antall identifiserte substanser var fire (interkvartilbredde 3–6). Det høyeste antallet substanser som ble påvist ved et selvmord, var tolv. Bruk av opioider og benzodiazepiner/z-hypnotika var den hyppigst påviste kombinasjonen, etterfulgt av ytterligere funn av antidepressiver og illegale substanser (figur 2). Kombinasjonen av opioider og benzodiazepiner/z-hypnotika ble funnet i 181/251 (72 %) tilfeller, kombinasjonen av opioider og antidepressiver i 102/251 (41 %) tilfeller.
Diskusjon
I denne studien av overdoseselvmord var forekomsten av opioider (94 %), benzodiazepiner (61 %) og antidepressiver (43 %) høy. Det ble i de toksikologiske analysene påvist tre eller flere vanedannende legemidler hos de fleste. Legemidler som kodein, zopiklon, tramadol og oksykodon ble påvist i større grad enn illegale substanser som heroin, amfetamin og kokain. Om legemidlene var ervervet illegalt eller forskrevet av lege, er ukjent. Sammenlignet med overdosedødsfall og selvmord generelt var de avdøde ved overdoseselvmord eldre, og det var flere kvinner (4, 9). Også de toksikologiske funnene skiller seg betydelig fra andre overdosedødfall, med lavere forekomst av illegale substanser og høyere forekomst av antidepressiver (4).
Kroniske smertelidelser, ruslidelser og psykiske lidelser er assosiert med økt selvmordsrisiko (10–12). Pasienter med alvorlig somatisk sykdom har også en forhøyet selvmordsrisiko, særlig ved tilfeller med kronisk smerte (13). I en tidligere rapport er det vist at de som tar selvmord oftere har en tidligere historie med kronisk smerte og depresjon enn de som dør av andre overdoser (14). Funnene i vår studie viser at legemidler som brukes ved behandling av smerte, depresjon og psykiske lidelser, er vanlig forekommende ved overdoseselvmord. Antidepressiver ble påvist hos mange av dem som begikk selvmord. Dette er ikke unikt for Norge, det er også observert i Sverige (14).
I flere land har man observert en sammenheng mellom økt bruk av opioider og overdosedødsfall (15). Reseptbelagte opioider er oftere involvert i selvmord enn ved andre overdoser (4, 14). Kodein ble hyppigst påvist i vår studie og er det opioidet som forskrives mest i Norge (67/1 000 innbyggere) (16). Påvisning av tramadol økte fra 2016 til 2021, mens oksykodon ble påvist 3–5 ganger så hyppig som tramadol og kodein, sett i forhold til antall brukere i befolkningen (16). Det har vært en økning i bruken av oksykodon de siste årene (17), samtidig som forskning viser at økt oksykodonforskrivning er knyttet til økt risiko for overdose (15, 18).
Bruk av vanedannende legemidler kan føre til toleranse- og avhengighetsutvikling, og samtidig bruk av flere slike rus- og legemidler øker denne risikoen (10, 19). Andre uheldige effekter er forsterket sedasjon og fare for respirasjonsstans og død. Langvarig bruk av narkotiske substanser som opioider og benzodiazepiner kan påvirke hjernefunksjonen (20). Dette kan inkludere svekkede mentale prosesser og strukturelle eller kjemiske endringer i hjernen. Slike endringer kan påvirke evnen til å håndtere utfordringer og stress, noe som kan øke sårbarhet for negative tanker og impulser.
Det er vanlig at opioider blir brukt sammen med benzodiazepiner og z-hypnotika (21). Denne kombinasjonen var den vanligste påviste kombinasjonen i vår studie. En medianverdi på fire påviste substanser som alle virker på det sentrale nervesystemet, gir høy risiko for interaksjoner mellom substansene, og den samlede effekten av disse kan potensielt være dødelig. Behandling med flere vanedannende legemidler er ikke anbefalt og krever tett oppfølging dersom den likevel gjennomføres (22).
For å forebygge selvmord og overdose er det viktig å identifisere risikogrupper. Nasjonal overdosestrategi har som mål å unngå overdosedødsfall i Norge, men de fleste tiltakene er primært rettet mot brukere av illegale opioider (23). Selv om tiltakene har hatt en positiv effekt på heroinbruk, har ikke overdosedødsfallene blitt redusert vesentlig de siste 20 årene. Det kan være nødvendig å rette mer oppmerksomhet mot bruk av vanedannende legemidler i tillegg til illegale rusmidler. Forebyggende tiltak kan inkludere strengere forskrivningspraksis, mindre legemiddelpakninger, kampanjer for retur av ubrukte legemidler, tett oppfølging av pasienter, regelmessige legemiddelgjennomganger, måling av medikamentkonsentrasjoner i blod og økt fokus på ikke-medikamentell behandling (24). I tillegg er rask tilgang på psykiatriske helsetjenester viktig for prognose og utfall ved flere psykiske lidelser og for å forebygge selvmord.
Styrker og begrensninger
Denne studien omfatter toksikologiske funn i tillegg til dødsårsak fra Dødsårsaksregisteret og gir dermed informasjon om påviste substanser og kombinasjoner som ikke er tilgjengelige i registeret alene. Videre inkluderes datamateriale fra hele Norge, med unntak av Midt-Norge. Siden tilfellene fra Midt-Norge kun utgjør omtrent 10 %, regner vi resultatene i denne studien som overførbare til nasjonalt nivå.
Studien mangler kobling med Legemiddelregisteret for informasjon om forskrivning av de påviste legemidlene. I fremtidige studier bør man undersøke reseptutleveringer til de avdøde, og man bør vurdere om disse opplysningene bør gjøres tilgjengelige for patologene.
Det kan være vanskelig å skille et overdoseselvmord fra et naturlig dødsfall, noe som gjør at dødsfallet ikke alltid meldes til politiet. I slike tilfeller vil det ikke foretas en rettsmedisinsk obduksjon, og det vil resultere i underrapportering. I tillegg, i tilfeller hvor det ikke foreligger helt klare indikasjoner på at et overdosedødsfall er intensjonelt, vil patologen registrere disse som overdosedødsfall med «uavklart hensikt» eller som ulykke. Antallet og andelen selvmord blant overdosedødsfallene er derfor et minsteestimat.
Konklusjon
Det kan synes viktig å vurdere selvmordsforebyggende tiltak blant dem som bruker vanedannende legemidler. I denne studien var det ofte påvist flere enn ett vanedannende legemiddel og antidepressivum ved obduksjon av personer som døde av et overdoseselvmord. Disse legemidlene brukes ved langvarige smerter, søvnforstyrrelser, angst og depresjon, men også av pasienter med rusavhengighet.
Artikkelen er fagfellevurdert.
- 1.
Dødsårsaksregisteret - statistikkbank: https://statistikkbank.fhi.no/dar/ Lest 16.6.2023.
- 2.
Gjersing L. Narkotikautløste dødsfall 2023. Narkotika i Norge. https://www.fhi.no/le/rusmidler-og-avhengighet/narkotikainorge/konsekvenser-av-narkotikabruk/narkotikautloste-dodsfall/?term= Lest 17.12.2024.
- 3.
Skjerdal JW, Haga C, Muan B et al. Forgiftninger ved norske somatiske sykehus i 2008. Nor Epidemiol 2011; 21: 119–24. [CrossRef]
- 4.
Edvardsen HME, Clausen T. Opioid related deaths in Norway in 2000-2019. Drug Alcohol Depend 2022; 232: 109281. [PubMed][CrossRef]
- 5.
Graabak G, Næss LE, Laugsand LE et al. Pasienter med forgiftning vurdert ved akuttmottaket på St. Olavs hospital 2019–20. Tidsskr Nor Legeforen 2024; 144. doi: 10.4045/tidsskr.23.0417. [PubMed][CrossRef]
- 6.
Justis- og beredskapsdepartementet. FOR-1985-06-28-1679. Forskrift om ordningen av påtalemyndigheten (Påtaleinstruksen). https://lovdata.no/forskrift/1985-06-28-1679 Lest 17.12.2024.
- 7.
Jones AW, Holmgren A. Concentration ratios of free-morphine to free-codeine in femoral blood in heroin-related poisoning deaths. Leg Med (Tokyo) 2011; 13: 171–3. [PubMed][CrossRef]
- 8.
Krabseth H, Mørland J, Høiseth G. Assistance of ethyl glucuronide and ethyl sulfate in the interpretation of postmortem ethanol findings. Int J Legal Med 2014; 128: 765–70. [PubMed][CrossRef]
- 9.
Stene-Larsen K, Øien-Ødegaard C, Straiton ML et al. Folkehelserapporten. Selvmord i Norge. https://www.fhi.no/he/folkehelserapporten/psykisk-helse/selvmord-i-norge/?term=#referanser Lest 17.12.2024.
- 10.
Hooley JM, Franklin JC, Nock MK. Chronic pain and suicide: understanding the association. Curr Pain Headache Rep 2014; 18: 435. [PubMed][CrossRef]
- 11.
Walby FA, Myhre MØ, Kildahl AT. Selvmord under og etter kontakt med tverrfaglig spesialisert rusbehandling 2009 til 2017 – en nasjonal registerstudie. Nasjonalt kartleggingssystem for selvmord i psykisk helsevern og tverrfaglig spesialisert rusbehandling. https://www.med.uio.no/klinmed/forskning/sentre/nssf/kartleggingssystemet/dokumenter/rapporter/selvmord_tsb_2009_2017_digital_rapport.pdf Lest 17.12.2024.
- 12.
Bohnert KM, Ilgen MA, Louzon S et al. Substance use disorders and the risk of suicide mortality among men and women in the US Veterans Health Administration. Addiction 2017; 112: 1193–201. [PubMed][CrossRef]
- 13.
Qin P. Selvmordsatferd ved fysiske sykdommer. I Ekeberg ØR, Hem E, red. Praktisk selvmordsforebygging. 1. utg. Oslo: Gyldendal Akademisk, 2016: 108–16.
- 14.
Socialstyrelsen. Dödsfall till följd av läkemedels- och narkotikaförgiftningar. https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/statistik/2022-6-7915.pdf Lest 17.12.2024.
- 15.
Fugelstad A, Ågren G, Ramstedt M et al. Oxycodone-related deaths in Sweden 2006-2018. Drug Alcohol Depend 2022; 234: 109402. [PubMed][CrossRef]
- 16.
Folkehelseinstituttet. Reseptregisteret. https://www.reseptregisteret.no/ Lest 17.12.2024.
- 17.
Odsbu I, Handal M, Borchgrevink PC et al. Endringer i opioidbruken i Norge må tas på dypeste alvor. Tidsskr Nor Legeforen 2022; 142. doi: 10.4045/tidsskr.21.0909. [PubMed][CrossRef]
- 18.
Gjersing L, Amundsen E. Increasing trend in accidental pharmaceutical opioid overdose deaths and diverging overdose death correlates following the opioid prescription policy liberalization in Norway 2010-2018. Int J Drug Policy 2022; 108: 103785. [PubMed][CrossRef]
- 19.
Torrance N, Veluchamy A, Zhou Y et al. Trends in gabapentinoid prescribing, co-prescribing of opioids and benzodiazepines, and associated deaths in Scotland. Br J Anaesth 2020; 125: 159–67. [PubMed][CrossRef]
- 20.
NIDA. Drugs and the Brain. https://nida.nih.gov/publications/drugs-brains-behavior-science-addiction/drugs-brain Lest 17.12.2024.
- 21.
Birke H, Ekholm O, Sjøgren P et al. Tramadol use in Norway: A register-based population study. Pharmacoepidemiol Drug Saf 2019; 28: 54–61. [PubMed][CrossRef]
- 22.
Helsedirektoratet. Nasjonal veileder for vanedannende legemidler. https://www.helsedirektoratet.no/veiledere/vanedannende-legemidler Lest 17.12.2024.
- 23.
Helsedirektoratet. Overdose – lokalt forebyggende arbeid. https://www.helsedirektoratet.no/faglige-rad/overdose-lokalt-forebyggende-arbeid Lest 17.12.2024.
- 24.
Norsk elektronisk legehåndbok. Langvarige smerter, ikke-medikamentell behandling (NOMED). https://legehandboka.no/handboken/kliniske-kapitler/fysmed-og-rehab/tilstander-og-sykdommer/behandlinger/langvarige-smerter-ikke-medikamentell-behandling Lest 23.11.2023.
Det er et par synspunkter i artikkelen og tilhørende kommentar av Bjørnaas (1) som jeg mener bør nyanseres noe, selv om forfatterne så vidt nevner problemstillingene.
I Norge foretas det ikke rettsmedisinsk obduksjon ved alle unaturlige dødsfall. Unaturlige dødsfall er meldepliktige til politiet (2), men langt fra alle meldepliktige dødsfall blir obdusert. Det kan være at legen ikke oppfatter at dødsfallet er meldepliktig, eller at politiet velger ikke å be om rettsmedisinsk obduksjon. Andelen dødsfall som blir utredet med rettsmedisinsk obduksjon, varierer svært mellom politidistrikter og registrerte dødsårsaker (3). I de tilfellene der det ikke blir gjort obduksjon, er dødsmeldingen fra legen den eneste kilden for Dødsårsaksregisteret. Forgiftningsdødsfall er blant de dødsfallene der det er mest avgjørende å gjøre en obduksjon for å stille en diagnose. Et forgiftningsdødsfall der det ikke gjøres obduksjon, har stor risiko for ikke å bli oppdaget, og dermed bli registrert med en annen dødsårsak. Det er altså ved 90 % av de erkjente overdosedødsfallene der det er gjort obduksjon.
Det er ingen faste kriterier i Norge for når et dødsfall skal klassifiseres som et selvmord. Det er opp til legens/obdusentens skjønn, og vi vet lite om hvilke momenter som blir vektlagt. I tillegg er det ved forgiftningsdødsfall spesielt vanskelig å avgjøre intensjonen. I de tilfellene der dødsmåten ved et dødsfall på grunn av skade eller forgiftning ikke er eksplisitt angitt, er det en tradisjon i Norge for å klassifisere det som en ulykke. (Unntaket er hengning, som klassifiseres som selvdrap, dersom ikke annet er angitt.) Det betyr høyst sannsynlig at en del selvmord feilaktig blir klassifisert som ulykke. Valideringsstudien som nevnes i kommentaren (1, 4) undersøkte kun om kodingen i Dødsårsaksregisteret var i tråd med informasjon i dødsmelding og obduksjonsrapport. Vi vet ikke hvor mange dødsfall som hadde blitt omklassifisert dersom man hadde innhentet ytterligere informasjon fra pasientjournal, pårørende og politirapporter.
Samlet betyr dette at mørketallene ved forgiftningsselvmord er spesielt høye, både fordi det i en del tilfeller ikke oppdages at dødsfallet skyldes forgiftning, og fordi det er en risiko at dødsfallet blir registrert som ulykke og ikke selvmord.
Litteratur:
1. Bjørnaas MA. Overdoseselvmord fra medisiner på resept. Tidsskr Nor Legeforen 2025 Vol. 145. doi: 10.4045/tidsskr.25.0037
2. FOR-2000-12-21-1378. Forskrift om leges melding til politiet om unaturlig dødsfall o.l. https://lovdata.no/dokument/SF/forskrift/2000-12-21-1378 Lest 01.02.2025.
3. Lycke Ellingsen C, Alfsen GC, Braut GS. Forensic autopsies in Norway 1996-2017: A retrospective study of factors associated with deaths undergoing forensic autopsy. Scand J Public Health. 2022; 50(4):424-431. doi: 10.1177/1403494821997208.
4. Tøllefsen IM, Helweg-Larsen K, Thiblin I, Hem E, Kastrup MC, Nyberg U, Rogde S, Zahl PH, Østevold G, Ekeberg Ø. Are suicide deaths under-reported? Nationwide re-evaluations of 1800 deaths in Scandinavia. BMJ Open. 2015 Nov 25;5(11):e009120. doi: 10.1136/bmjopen-2015-009120.
Takk for viktig artikkel. Det nevnes at kroniske smertelidelser, ruslidelser og psykiske lidelser er assosiert med økt selvmordsrisiko og at pasienter med alvorlig somatisk sykdom har en forhøyet selvmordsrisiko, særlig ved tilfeller med kronisk smerte. Jeg savner en viktig opplysning om selvmordsrisiko, nemlig selvmord i familien. Flere studier har vist at faren for selvmord er dobbelt så høy hos dem som har opplevd selvmord i familien (1). Det å spørre ungdom om selvmord eller selvmordsforsøk i nær familie er antakelig det viktigste man kan gjøre for å oppdage selvmordsfare.
Litteratur:
1. Runeson B, Åsberg, M. Family History of Suicide Among Suicide Victims. Am J Psychiatry 2003; 160(8): 1525-6. doi: 10.1176/appi.ajp.160.8.1525