Metastaserende tymom er en sjelden og alvorlig tilstand som behandles med cytostatika i henhold til retningslinjene. Cytostatika har begrenset effekt og er toksisk. Denne kasuistikken viser et eksempel på at behandling med glukokortikoid kan gi betydelig effekt.
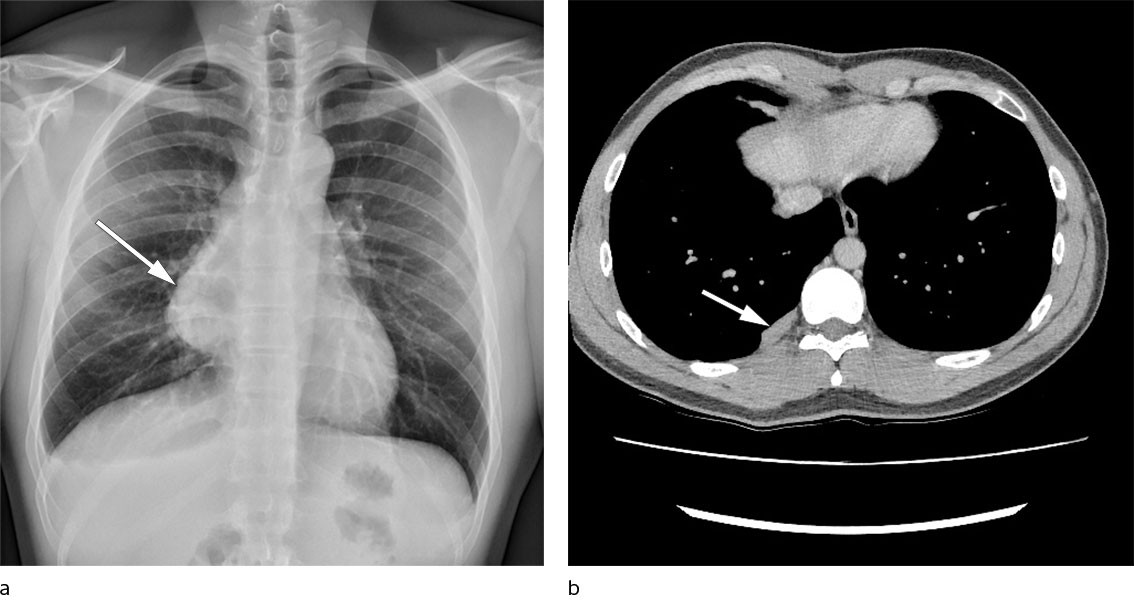
Pasienten var en aldri-røykende mann i 20-årene som hadde barneastma, men som ellers var tidligere frisk. Det aktuelle startet med vedvarende brystsmerter og økende aktivitetsdyspné etter et ubetydelig traume på et treningsstudio. Røntgen toraks viste stor nytilkommen mediastinal oppfylning på høyre side sammenlignet med røntgen tatt fire år tidligere i forbindelse med et annet traume (figur 1a). CT toraks viste en 12 × 9 × 6,5 cm stor tumor i fremre mediastinum, mistenkt å utgå fra thymusrest uten tegn til innvekst i mediastinale strukturer. CT-veiledet biopsi ble vurdert som tymom type B1 - 2. Pasienten ble radikalt operert med sternotomi og tymektomi uten makroskopisk resttumor og uten komplikasjoner.
Histopatologisk undersøkelse av operasjonsresektatet viste tymom type B2 med kapselgjennombrudd og ufrie reseksjonsrender. Utbredt nekrose i preparatet ble oppfattet som iskemiske forandringer.
Pasienten fikk postoperativ strålebehandling. Han ble fulgt opp hvert halvår med CT toraks og kontroll på poliklinikk for lungesykdommer. To år etter operasjonen ble det påvist tre nytilkomne oppfylninger i høyre pleura (figur 1b). Den største var 23 mm og billedmessig lik det opprinnelig ekstirperte tymomet ved sammenligning med preoperativ CT torax. Pleuraoppfylningene hadde moderat økt FDG-opptak (fluordeoksyglukose) på PET-CT. CT-veiledet pleurabiopsi viste funn av cellefattig fibrose og tverrstripet muskulatur.
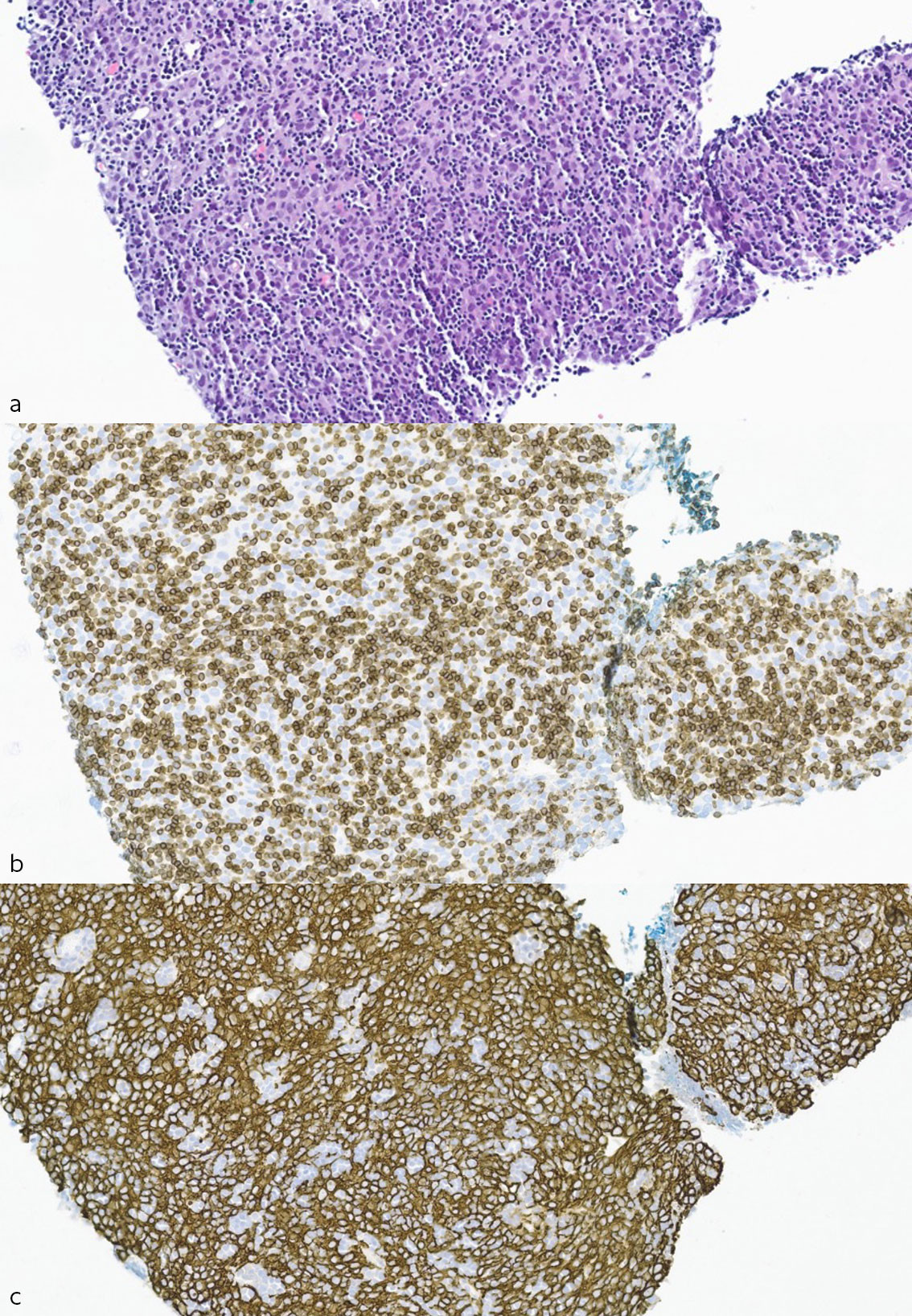
Pasienten ble diskutert på multidisiplinært teammøte ved universitetssykehus, og det ble anbefalt kontroll og cytostatikabehandling dersom metastaser ble bekreftet. CT toraks seks måneder senere viste størrelsesøkning til 40 mm på den største oppfylningen. Ny CT-veiledet biopsi viste diffust voksende, cellerikt tumorvev bestående av en blanding av neoplastiske epitelceller og umodne T-lymfocytter (tymocytter), passende med tymom (figur 2a–c). Det var rikelig med T-lymfocytter og dels sammenhengende flak av epitelceller, hvilket klassifiseres som type B2, det vil si morfologisk likt pasientens primærtymom.
Pasienten ble tilbudt cytostatikabehandling, men ønsket ikke dette grunnet beskjeden forventet tumoreffekt og betydelig hjertetoksisitet. Han foretok selv litteratursøk og fant publikasjoner om glukokortikoidbehandling.
Siden litteraturen ikke ga klare anbefalinger, fikk pasienten tre forskjellige behandlingsregimer de neste to årene. Ved første behandling ble det gitt 1 g metylprednisolon intravenøst i tre dager etterfulgt av en nedtrapping med metylprednisolontabletter over åtte uker. Andre gang ble det gitt to intravenøse behandlinger på fem dager hver, med to ukers behandlingspause mellom og uten nedtrapping. Regimet for den tredje runden var fem dager intravenøs behandling, en uke behandlingspause, fem dager intravenøs behandling, ti dager pause og tre dager intravenøs behandling. Deretter fulgte nedtrapping med tabletter over tolv uker fordi man ved regranskning av CT toraks fant en oversett restlesjon på første behandlingsevaluering. MR toraks fem måneder etter tredje og siste behandling med pulsdose-metylprednisolon viste vedvarende komplett respons.
Diskusjon
WHO klassifiserer tymomer etter stigende malignitetsgrad; A, AB, B1, B2 og B3 (1, 2). Behandlingsalternativene ved metastaserende tymom i det norske handlingsprogrammet er cisplatin- og antracyklinholdige cytostatika, som har effekt hos 16–36 % og er hjertetoksiske (3). Immunterapi har ikke gitt lovende resultater (2).
Min opplevelse med kreft har gitt dypt innsyn i og forståelse for hvor sårbart livet er. Støtten fra legene, familien og andre nære ga meg krefter til å prøve å finne en behandling for at jeg skulle få leve. Jeg er kreftfri i dag fordi jeg fant en behandling som ga formidabelt resultat, og som ikke var kjent eller standardisert i Norge, men som jeg håper blir det for å hjelpe flere i framtiden.
Vi har funnet to studier med behandling med pulsdose-metylpredniosolon ved tymom. I en prospektiv studie med 17 pasienter som ble operert for invasivt tymom type AB–B3, oppnådde 8 preoperativ partiell tumorrespons, og etter gjennomsnittlig 42 måneders oppfølging var 10 pasienter uten tegn på residiv (4). I en retrospektiv studie med tolv pasienter med metastaserende tymom og myasthenia gravis oppnådde fem pasienter komplett remisjon og syv partiell remisjon (5). Etter gjennomsnittlig 14 måneders observasjon var ti pasienter stabile, én ble rebehandlet etter 20 måneder på grunn av pleurametastase, og én var død i myasten krise.
I tillegg har en rekke kasuistikker rapportert om betydelig respons på glukokortikoidbehandling med komplett eller partiell remisjon selv ved metastaserende sykdom.
Cytostatikaregimer som inneholder glukokortikoider, har vist bedre effekt enn cytostatika alene (6). Thymus er i utgangspunktet svært sensitiv for glukokortikoider. Glukokortikoider induserer atrofi og erstatter thymusvev med fett og fibrose (7). Effekten er størst i lymfocyttrikt vev, men sees også i epitelceller. Nedtrapping av glukokortikoidbehandling over måneder kan være å foretrekke, da tymomceller har lang delingstid og befinner seg i ulike delingsfaser under pulsterapi.
Oppsummering
Inoperable og metastaserende tymomer kan etter vår erfaring vurderes for behandling med pulsdose-glukokortikoid. Slike behandlingsforsøk bør registreres og rapporteres enten de gir effekt eller ikke.
Pasienten har gitt samtykke til at artikkelen blir publisert.
Artikkelen er fagfellevurdert.
- 1.
WHO Classification of Tumours editorial board. Thoracic Tumours. 5. utg. https://publications.iarc.fr/Book-And-Report-Series/Who-Classification-Of-Tumours/Thoracic-Tumours-2021 Lest 15.10.2022.
- 2.
Helsedirektoratet. Lungekreft, mesoteliom og thymom – handlingsprogram. https://www.helsedirektoratet.no/retningslinjer/lungekreft-mesoteliom-og-thymom-handlingsprogram Lest 15.10.2022.
- 3.
Yu L, Zhang BX, Du X et al. Evaluating the effectiveness of chemotherapy for thymic epithelial tumors using the CD-DST method. Thorac Cancer 2020; 11: 1160–9. [PubMed][CrossRef]
- 4.
Kobayashi Y, Fujii Y, Yano M et al. Preoperative steroid pulse therapy for invasive thymoma: clinical experience and mechanism of action. Cancer 2006; 106: 1901–7. [PubMed][CrossRef]
- 5.
Qi G, Liu P, Dong H et al. Metastatic Thymoma-Associated Myasthenia Gravis: Favorable Response to Steroid Pulse Therapy Plus Immunosuppressive Agent. Med Sci Monit 2017; 23: 1217–23. [PubMed][CrossRef]
- 6.
Schmitt J, Loehrer PJ. The role of chemotherapy in advanced thymoma. J Thorac Oncol 2010; 5 (Suppl 4): S357–60. [PubMed][CrossRef]
- 7.
Mimae T, Tsuta K, Takahashi F et al. Steroid receptor expression in thymomas and thymic carcinomas. Cancer 2011; 117: 4396–405. [PubMed][CrossRef]